Tin tức

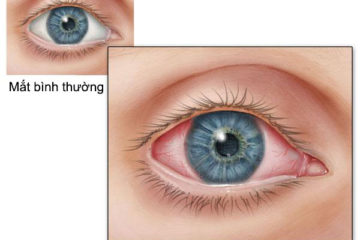
Nghiện rượu mạn tính
Theo WTO, nghiện rượu là sự thèm muốn, đòi hỏi thường xuyên uống rượu, dẫn đến rối loạn nhân cách, giảm khả năng lao động ảnh hưởng đến sức khoẻ con nghiện. Đây cũng là cảnh báo cho những ai đang có
Bệnh
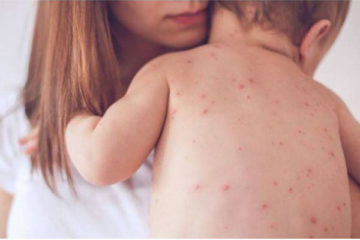
Bệnh chân tay miệng như thế nào và cách phòng tránh bệnh
Bệnh chân tay miệng như thế nào còn là một thắc mắc lớn với nhiều người. Có thể bạn đã từng nghe qua về loại bệnh này nhưng lại không hề biết rõ nó là gì? Bệnh có nguy hiểm không? Tính lây lan như thế
Trẻ em

Bệnh chân tay miệng như thế nào và cách phòng tránh bệnh
Bệnh chân tay miệng như thế nào còn là một thắc mắc lớn với nhiều người. Có thể bạn đã từng nghe qua về loại bệnh này nhưng lại không hề biết rõ nó là gì? Bệnh có nguy hiểm không? Tính lây lan như thế
Bà bầu

Hội chứng Edwards
Hội chứng Edwards (hội chứng Edwards, còn gọi là Trisomy 18 (T18) hay Trisomy E xảy ra khi bệnh nhân bị thừa một nhiễm sắc thể số 18 trong bộ gen còn gọi là tam thể 18 hoặc trisomy 18. Bệnh có thể gây
Sống khỏe

Men tiêu hoá cho người lớn nên mua loại nào?
Người trưởng thành là đối tượng có ít thời gian hơn chăm chút cho bữa ăn và sức khỏe của mình. Vì thế vấn đề chướng bụng đầy hơi, rối loạn tiêu hóa thường xảy ra. Men tiêu hóa cho người lớn có phải
Sức khỏe phụ Nữ

Đối tượng dễ mắc bệnh sa sinh dục
Sa sinh dục là một bệnh lý thường gặp ở người lớn tuổi khi các cơ không được khỏe mạnh để nâng đỡ cấu trúc sinh dục như lúc trẻ. Bệnh có thể xảy ra ở cả người nam và nữ, đối với nữ thì đó là chứng sa
Sức khỏe Nam giới

Nghiện rượu mạn tính
Theo WTO, nghiện rượu là sự thèm muốn, đòi hỏi thường xuyên uống rượu, dẫn đến rối loạn nhân cách, giảm khả năng lao động ảnh hưởng đến sức khoẻ con nghiện. Đây cũng là cảnh báo cho những ai đang có
Y học quanh ta

Men tiêu hoá cho người lớn nên mua loại nào?
Người trưởng thành là đối tượng có ít thời gian hơn chăm chút cho bữa ăn và sức khỏe của mình. Vì thế vấn đề chướng bụng đầy hơi, rối loạn tiêu hóa thường xảy ra. Men tiêu hóa cho người lớn có phải
Thuốc và Biệt dược

MORIHEPAMIN – Đạm truyền cho bệnh nhân não gan
Thuốc Morihepamin là một loại thuốc dịch truyền đạm đặc biệt sử dụng trong một số trường hợp cơ thể cần bổ sung các acid amin thiết yếu qua đường tiêm truyền. Thành phần và dạng đóng gói của thuốc