Bệnh thoát vị đĩa đệm là căn bệnh xương khớp nguy hiểm và phổ biến. Nó có thể gây ra nhiều biến chứng nguy hiểm như biến dạng khớp và thậm chí là tàn phế, nếu không được phát hiện sớm và điều trị kịp thời. Hãy cùng Benh.vn tìm hiểu về các phương pháp để điều trị căn bệnh này nhé.
Mục lục
Thoát vị đĩa đệm là gì ?
Thoái hóa cột sống và thoái hóa đĩa đệm là sự thoái hóa có tính chất hệ thống các thành phần cấu tạo của cột sống như: nhân nhầy và vòng sợi đĩa đệm, dây chằng, các khớp nhỏ, mâm sụn và thân đốt sống. Tất cả diễn biến đó, trước tiên gây nên triệu chứng đau cột sống, dù là không có thoát vị đĩa đệm.
Thoát vị đĩa đệm là hậu quả của bệnh thoái hóa xương – sụn cột sống mà tổn thương sớm nhất diễn ra ở nhân nhầy đĩa đệm. Một số lớp của vòng sợi bị đứt, gãy, rách hoặc mất khả năng co giãn, tạo điều kiện thuận lợi cho nhân nhầy dịch chuyển khỏi vị trí sinh lý của nó. Sự dịch chuyển này có thể gây ra chèn ép bao màng cứng, chèn ép rễ thần kinh hoặc chèn ép tủy. Có rất nhiều phương pháp trong điều trị thoát vị đĩa đệm.
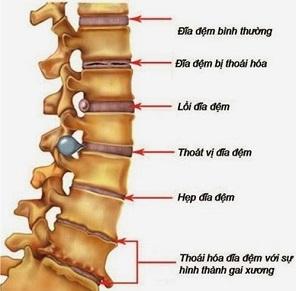
Thoát vị đĩa đệm là hậu quả của bệnh thoái hóa xương – sụn cột sống (ảnh minh họa)
Chọn phương pháp nào để điều trị thoát vị đĩa đệm cột sống?
Điều trị bảo tồn:
Hiểu rõ nguyên nhân và những biến đổi mô sinh học trong thoái hóa cột sống, chúng ta thấy việc điều trị bảo tồn và dự phòng các nguyên nhân trên là một điều không thể coi nhẹ, ngay cả một số bệnh nhân đã được can thiệp bằng ngoại khoa sang thương hoặc vi sang thương. Có thể nói, phần lớn các bệnh nhân bị thoát vị đĩa đệm nhẹ có thể điều trị ổn định bằng phương pháp bảo tồn.
Tuy vậy, các phương pháp điều trị bảo tồn như: nghỉ ngơi, chế độ sinh hoạt, dinh dưỡng, dùng thuốc, châm cứu, thể dục, vật lý trị liệu, phong bế thần kinh, chích xơ, nắn bóp… không phải lúc nào cũng cho ta một kết quả mong muốn, đặc biệt là ở những bệnh nhân có thoái hóa cột sống nặng với các ổ thoát vị lớn gây hội chứng chèn ép tủy và chèn ép rễ thần kinh.
Khi các phương pháp điều trị bảo tồn không mang lại kết quả, đó là lúc bệnh nhân có thể được chỉ định can thiệp ngoại khoa. Trong can thiệp ngoại khoa, y học chia ra làm hai phương pháp: sang thương và vi sang thương.
Mổ hở:
Phương pháp kinh điển được thực hiện từ năm 1934 và đến nay vẫn được áp dụng nhiều, có chỉ định rộng rãi, ngoại trừ những bệnh nhân có bệnh lý kèm theo mà trong mổ hở chống chỉ định, kể cả phần chống chỉ định trong gây mê.
Biến chứng
Phương pháp mổ hở cũng chứa nhiều rủi ro và biến chứng. Mổ hở sẽ phá hủy đi một phần cấu trúc bình thường của cột sống, làm yếu cột sống, sẹo sau phẫu thuật có thể gây co kéo dây thần kinh, nhiễm trùng vết mổ.
Tâm lý của người bệnh thường là sợ phải phẫu thuật. Thật vậy, với thoát vị đĩa đêm cột sống cổ, không phải chỉ có bệnh nhân ngại phẫu thuật, mà ngay cả các phẫu thuật viên còn ít kinh nghiệm vẫn lo ngại trong quá trình thực hiện phẫu thuật có thể gây tổn thương động mạch cảnh gốc, tổn thương thực quản, khí quản, các biến chứng sau mổ như: nuốt khó, nói khàn do phù nề hoặc do co kéo thần kinh quặt ngược…
Các can thiệp vi sang thương:
Với sự phát triển khoa học trong lĩnh vực y tế, một loạt phương pháp can thiệp ít xâm lấn hay còn gọi là vi sang thương được áp dụng như: tiêu nhân nhầy bằng hóa dược; cắt hút đĩa đệm qua da; cắt bỏ đĩa đệm nội soi qua da; giảm áp đĩa đệm bằng laser qua da; tiêu nhân nhầy bằng Ozon qua da; nhiệt điện trong đĩa đệm; tạo hình nhân tủy bằng sóng Radio.
Mỗi phương pháp can thiệp ngoại khoa vi sang thương cũng như mổ hở đều có những ưu thế và hạn chế của nó. Vấn đề là người thầy thuốc cần tư vấn cho bệnh nhân hiểu rõ ưu thế và hạn chế của mỗi phương pháp, giúp cho người bệnh có niềm tin vào phương pháp mà mình đã chọn.
Giảm áp đĩa đệm cột sống bằng laser qua da
Giảm áp đĩa đệm cột sống bằng laser qua da (viết tắt là PLDD, từ thuật ngữ tiếng Anh Percutaneous Laser Disc Decompression) là một phương pháp can thiệp vi sang thương được Choy và Ascher đề xuất và thực hiện đầu tiên vào năm 1986 tại Áo. Tiếp sau đó, nó đã được FDA của Mỹ cho phép thực hiện. Hiện nay, hầu hết các nước tiên tiến trên thế giới, nhất là Mỹ và các nước châu Âu, đã ứng dụng trên lâm sàng trong suốt 26 năm qua với những cải tiến mới về thiết bị và kỹ thuật.
Tuy vậy, đối với thoát vị đĩa đệm, ưu tiên số 1 vẫn là điều trị bảo tồn. Khi điều trị bảo tồn không mang lại kết quả thì nên chuyển sang điều trị bằng phương pháp vi sang thương. Chọn phương pháp vi sang thương nào là tùy thuộc tình trang bệnh lý, khả năng trang thiết bị và trình độ kiến thức, tay nghề của mỗi phẫu thuật viên. Khi phương pháp điều trị bảo tồn hoặc một phương pháp vi sang thương nào như đã nêu trên không còn có chỉ định thì phẫu thuật mở lại là vị cứu tinh cho bệnh nhân.
Ưu điểm
– Thực hiện dưới gây tê tại chỗ.
– Hậu phẫu nhẹ nhàng.
– Độ an toàn cao, ít biến chứng (< 1% ).
– Bệnh nhân có thể ngoại trú, không cần lưu viện.
– Không tạo sẹo, không gây xơ dính thần kinh.
– Không làm yếu đi độ vững chắc của cột sống.
– Thời gian hạn chế vận động ngắn.
– Có thể làm bổ sung, nếu can thiệp lần thứ nhất chưa hiệu quả.
– Không cản trở phẫu thuật hở (nếu cần).
– Có thể cùng lúc thực hiện ở nhiều tầng, nhiều vị trí cách xa nhau.
– Có thể cùng lúc thực hiện ở cả lưng và cổ.
– Có thể thực hiện ở những bệnh nhân mà mổ hở trở ngại.
Hiệu quả của phương pháp PLDD
Sự thay đổi mô sinh học trong nhân nhầy và vòng sợi đĩa đệm sau khi laser tác động diễn ra một thời gian sau đó, từ hiệu ứng tức thì ngay trong những ngày đầu tiên đến sự biến đổi mô sinh học đĩa đệm diễn ra suốt từ tuần thứ 2 đến tuần thứ 12. Ở thời điểm này, giới hạn các hốc do năng lượng laser tạo ra trong nhân nhầy không còn rõ nữa, trong hóc đã được phủ đầy bởi mô sụn và các hạt than do quá trình đốt cháy bởi năng laser đã biến mất. Sau 10 tháng, các thay đổi mô sinh học này mới thật sự ổn định. Sự biến đổi mô sinh học này giúp chúng ta hiểu được việc duy trì điều trị bảo tồn sau can thiệp PLDD là rất cần thiết. Theo ghi nhận của chúng tôi, phương pháp PLDD thường có kết quả ổn định sau 4 – 5 tháng, thời gian sau đó tính ổn định càng được tăng lên, điều này cũng tương đồng với sự thay đổi mô sinh học trong đĩa đệm sau quá trình tương tác của laser. Ở những bệnh nhân có kết quả kém (chiếm khoảng 15 – 20%), bệnh nhân được làm bổ sung một lần nữa mà không phải chi trả kinh phí cho thủ thuật.
Benh.vn (Theo PGS.TS. BS TRẦN CÔNG DUYỆT-SKĐS)

















