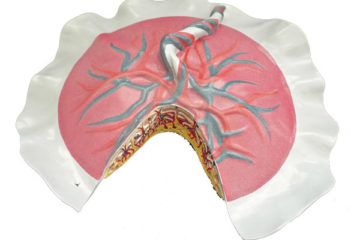
Nguyên nhân nhau cài răng lược
Bình thường khi trứng thụ tinh sẽ vùi vào niêm mạc tử cung để làm tổ, khi ấy bánh nhau sẽ thành lập ở đó. Nếu vì lí do gì mà niêm mạc của tử cung không đủ dày hay bị tổn thương thì nhau sẽ ăn sâu vào lớp cơ tử cung và gây nên bệnh lý rau cài răng lược.
Mục lục
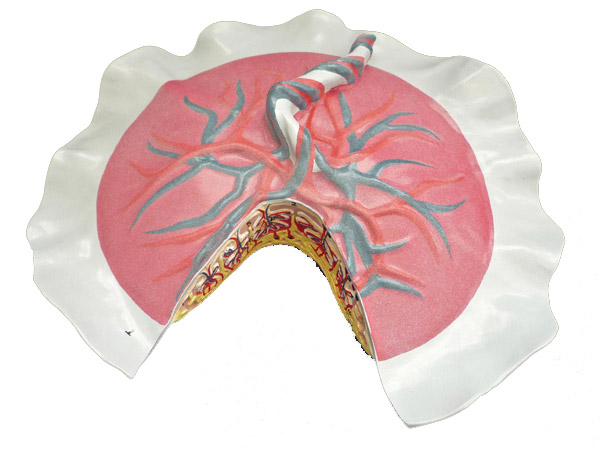
Mô phỏng hình dạng bánh rau
Những phụ nữ có nguy cơ bị nhau cài răng lược
– Nhau tiền đạo (nhau bám ở trước ngôi thai, ngay đoạn dưới tử cung) chiếm 1/3 trường hợp.
– Có mổ lấy thai trước đó: tỷ lệ nhau cài răng lược tăng theo số lần mổ lấy thai. Theo thống kê chung của thế giới, những phụ nữ đã mổ lấy thai lần 1 thì nguy cơ bị nhau cài răng ở lần mang thai tiếp theo tăng 4,5 lần so với người sanh thường; còn mổ lấy thai lần hai thì nguy cơ bị nhau cài răng lược tăng gấp 11,3 lần.
– Nhau cài răng lược tăng khi sản phụ bị nhau tiền đạo và có mổ lấy thai. Ở sản phụ không có vết mổ cũ, nhau tiền đạo kèm nhau cài răng lược chiếm 9,4%, nhưng ở người có một lần mổ lấy thai tần suất là 21,1%, nếu có hai lần mổ lấy thai tỉ lệ này là 47,6%.
– Tiền căn bóc nhân xơ tử cung.
– Dính buồng tử cung
– Hội chứng Asherman’s.
– U xơ tử cung dưới niêm mạc.
– Có lạc nội mạc tử cung ở cơ tử cung (adenomyosis)
– Phụ nữ mang thai ở tuổi > 35 có thể dễ mắc nhau cài răng lược.
– Đa sản: 1/4 là sản phụ nhau cài răng lược có số lần mang thai ≥ 6 lần.
– Tiền căn nạo phá thai đặc biệt là nạo phá thai nhiều lần.
Trong đa số các trường hợp thường có nhiều yếu tố nguy cơ kết hợp.
Đặc điểm lâm sàng
– Nhau cài răng lược xảy ra ở giai đoạn sớm của thai kỳ thì hiếm gặp hơn nhưng có thể dẫn đến vỡ tử cung.
– Chảy máu trước sanh hay xảy ra và thường phối hợp với nhau tiền đạo.
– Nhau cài răng lược tại vị trí vết mổ cũ làm tăng nguy cơ vỡ tử cung trước sanh.
– Đa số thai kỳ sẽ diễn tiến bình thường nếu không có nhau tiền đạo và vết mổ cũ. Nếu nhau cài răng lược đi kèm theo tình trạng này có thể làm hậu quả nặng thêm.
– Sản phụ không có triệu chứng đặc hiệu và rất khó phát hiện trong quá trình khám thai, siêu âm định kỳ nếu nhau cài ở thể nhẹ hay thể trung bình. Phần lớn các trường hợp khi phát hiện thì thai nhi đã lớn (khoảng gần 20 tuần tuổi) hoặc phát hiện lúc sanh.
Cận lâm sàng
– α Fetoprotein: có mối liên quan giữa nhau cài răng lược với sự tăng α Fetoprotein trong máu mẹ. α Fetoprotein có thể tăng trong giai đoạn sớm của thai kỳ.
– Siêu âm, siêu âm Doppler màu, MRI giúp chẩn đoán nhau cài răng lược:
- Trên siêu âm có thể thấy hình dạng bánh nhau không đều, có lỗ khuyết (khoảng mạch máu); lớp cơ tử cung mỏng đè lên bánh nhau; mất retroplacental “clear space”; bánh nhau nhô vào bàng quang; tăng sinh mạch máu ở thanh mạc bàng quang.
- Siêu âm doppler màu thấy hình ảnh mạch máu tăng sinh bất thường vào lớp cơ tử cung, dòng máu chảy hỗn loạn ở nơi lỗ khuyết.
- MRI rất có giá trị trong chẩn đoán nhau cài răng lược, đặc biệt những trường hợp nhau bám mặt sau.
Xử trí khi phát hiện rau cài răng lược
– Hướng xử trí nhau cài răng lược phụ thuộc vào:
- Tình trạng của sản phụ.
- Vị trí nhau bám.
- Mức độ xâm lấn vào cơ tử cung (nông hay sâu).
- Diện tích nhau (số nhau) bám cơ.
– Trong trường hợp nhẹ thì sản phụ được bồi hoàn máu và tử cung tự cầm máu, trường hợp nặng hơn thường phải phẫu thuật.
Có thể xử trí là cắt tử cung và mô xung quanh hoặc bảo tồn tử cung.
Nếu sản phụ lớn tuổi đủ con, khi đã quyết định cắt tử cung thì bác sĩ thường cắt tử cung nguyên khối (không bóc nhau).
Đối với sản phụ còn trẻ, chưa đủ con bác sĩ sẽ cố gắng bảo tồn tử cung. Nếu bảo tồn tử cung bác sĩ cần phải điều trị hỗ trợ như giảm lượng máu tới tử cung (thắt động mạch tử cung, động mạch hạ vị), may cầm máu nơi nhau bám, hóa trị hỗ trợ sau mổ nếu không lấy hết mô nhau (Methotrexate), nạo lòng tử cung. Một phương pháp khác ít được áp dụng là đặt một bóng catheter làm tắc mạch chậu nên giảm tưới máu đến tử cung và làm mất giảm mất máu trong lúc mổ.
Nhận xét trong việc xử trí nhau cài răng lược
Nhận xét chung
– Nếu không cố bóc nhau nhân tạo và kéo dây rốn có thể làm lộn tử cung thì nhau cài răng lược xuyên cơ ít gây chảy máu hơn.
– Truyền máu kịp thời là biện pháp và giúp cho điều trị thành công.
– Cột động mạch tử cung, động mạch chậu trong và làm thuyên tắc mạch cũng cho thấy có hiệu quả.
– 60% nhau cài răng lược sinh mổ.
– Khoảng 65% băng huyết sau sinh nặng cần phải cắt tử cung là có nhau cài răng lược.
– Nhau cài răng lược chiếm 7% trong các nguyên nhân tử vong trong và sau mổ liên quan đến tình trạng mất máu. Đây cũng là nguyên nhân cần phải truyền máu, gây nhiễm trùng hậu phẫu và những lỗ dò sau mổ.
– Điều trị bảo tồn tử cung nguy cơ tử vong có thể đến 25% trong nhau cài răng lược. Điều trị an toàn và hiệu quả nhất là cắt tử cung.
Đối với các dạng rau cài răng lược khác nhau
– Placenta accreta: có thể nạo, phẫu thuật bảo tồn hoặc cắt bỏ tử cung.
– Placenta increta: nguy cơ phải cắt bỏ tử cung để cứu sản phụ lên đến 50-60% trường hợp.
– Placenta percreta: Nhau cài răng lược ở mức độ này sẽ rất nguy hiểm cho cả mẹ và thai nhi, nhất là nguy cơ tử vong ở người mẹ rất cao. Cuộc phẫu thuật để xử trí nhau cài răng lược mức độ này cần bác sĩ có kinh nghiệm vì bánh nhau ăn sâu vào tử cung, khi bóc ra sẽ khiến máu chảy ồ ạt, gây rối loạn đông máu, cuộc mổ kéo dài và phải cắt bỏ tử cung.
Nhau cài răng lược là một bệnh hiếm gặp, nên trước đây thường ít được quan tâm và chẩn đoán dễ bị bỏ sót. Tuy nhiên, gần đây bệnh này đã tăng lên nhiều do chỉ định mổ lấy thai rộng rãi hơn và có những trường hợp mổ theo yêu cầu. Nhau cài răng lược góp phần làm tăng tai biến sản khoa và tử vong mẹ. Vì những hậu quả nặng nề do nhau cài răng lược trên vết mổ lấy thai cũ nên tránh không để xảy ra tình trạng này.
Benh.vn