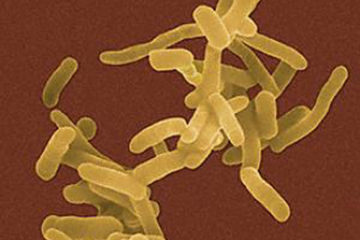
Nhiễm Shigella là bệnh lý viêm nhiễm cấp tính ở đường tiêu hoá do trực khuẩn Shigella gây nên. Nguyên nhân, biểu hiện và cách điều trị, phòng tránh nhiễm khuẩn Shigella như thế nào? Mời bạn đọc cùng Benh.vn tìm hiểu.
Mục lục
1. Tìm hiểu chung
– Biểu hiện bệnh lý thay đổi từ thể tiêu chảy phân nước nhẹ cho đến các thể nặng nề với đau bụng quặn, mót rặn, tiêu phân nhày máu, sốt và dấu hiệu nhiễm trùng nhiễm độc.
– Shigella còn gây các biểu hiện bệnh lý ở ngoài đường tiêu hoá như viêm kết mạc, viêm âm đạo, viêm phổi, viêm khớp, viêm màng não, nhiễm khuẩn huyết…
– Biểu hiện ở đường tiêu hoá thường tự khỏi trong vài ngày. Dùng kháng sinh sớm có tác dụng giúp hồi phục sớm và rút ngắn thời gian thải vi khuẩn ra phân.
2. Tác nhân gây bệnh
Năm 1897: Shigella được Shiga đầu tiên xác định là nguyên nhân gây lỵ.
2.1. Đặc điểm vi khuẩn
– Shigella là trực khuẩn Gram âm không di động, thuộc họ Enterobateriaceae. Dựa vào đặc điểm kháng nguyên thân O và các đặc tính sinh hoá, người ta chia làm 4 nhóm chính: A, B, C, D như sau :
– Shigella dysenteriae: Nhóm A
– Shigella flexneri: Nhóm B
– Shigella boydii: Nhóm C
– Shigella sonnei: Nhóm D.
– Shigella dysenteriae 1 (còn gọi là trực khuẩn Shiga) hay gây dịch và tử vong cao hơn các týp khác.
2.2. Độc tố
– Shigella có nội độc tố có bản chất lipopolysaccharide, có hoạt tính sinh học giống như nội độc tố của các loài Enterobacteriaceae khác.
– Ngoài ra trực khuẩn Shiga còn tiết ra ngoại độc tố có tác dụng ức chế sự sinh tổng hợp protein, có hoạt tính như một enterotoxin. Có ý kiến cho rằng đây là nguyên nhân gây nên các triệu chứng nhiễm độc thần kinh hay gặp ở trẻ em.
– Sau khi được tiết ra, độc tố sẽ gắn dính vào cảm thụ thể bản chất là glycoprotein ở màng tế bào. Sau đó phần hoạt hoá được chuyển vào bên trong tế bào và ngăn cản sự tổng hợp protein ở phần 60S của ribosome.
3. Dịch tễ học
Bệnh lý do Shigella có thể thấy ở khắp thế giới, vẫn còn hay gặp ở các nước có điều kiện sống thấp kém, vệ sinh cá nhân và cộng đồng kém hiệu quả.
3.1. Nguồn bệnh.
Người là vật chủ duy nhất. Người lành mang vi khuẩn, người bệnh, người đang thời kỳ hồi phục thải nhiều vi khuẩn trong phân và lây bệnh cho người xung quanh.
3.2. Đường lây truyền bệnh.
– Người bệnh không được điều trị tiếp tục thải vi khuẩn ra phân đến sáu tuần sau khi khỏi bệnh và là nguồn lây quan trọng.
– Vi khuẩn được tìm thấy rất nhiều trên các đồ dùng của người bệnh, đặc biệt là bồn vệ sinh. Vi khuẩn có thể xuyên qua giấy vệ sinh, nhiễm tay người bệnh và cấy dương tính ở tay bẩn sau nhiễm khuẩn ba giờ.
– Bệnh lây chủ yếu trực tiếp từ người sang người qua tay bẩn. Vi khuẩn nhậy cảm với sự khô ráo, nhưng sống được nhiều tháng ở nhiệt độ thích hợp trong thức ăn và nước.
– Lây gián tiếp qua trung gian như đồ dùng, thực phẩm, nước, do ruồi nhặng.
– Bệnh có thể gây dịch ở những nơi sống chật chội, điều kiện vệ sinh cá nhân kém, nguồn nước ô nhiễm, nơi có tập quán dùng phân tươi để bón hoa màu. Bệnh hay bộc phát trong các tập thể như nhà dưỡng lão, trung tâm nuôi trẻ, trường học, ký túc xá, nhà giam…
– Bệnh ngày càng được lưu ý ở những trường hợp đồng tính ái nam và là nguyên nhân dẫn đến hội chứng Gay bowell.
3.3. Cơ thể cảm thụ.
– Đối tượng hay mắc bệnh là trẻ em 1 – 4 tuổi. Nữ nhiều hơn nam.
4. Sinh bệnh học.
– Do tính chất đề kháng với acid, Shigella sau khi xâm nhập vào đường tiêu hoá, dễ dàng qua hàng rào acid của dạ dày.
– Trên người tình nguyện: Nuốt 200 vi khuẩn có thể gây bệnh ở 25% người khoẻ mạnh. Sau thời kỳ ủ bệnh 24 – 72giờ, vi khuẩn qua ruột non đến xâm nhập vào tế bào thượng bì của ruột già, tăng sinh trong nội bào gây nên phản ứng viêm cấp tính lớp niêm mạc đại tràng. Giai đoạn này tương ứng với thời kỳ tiền triệu với các triệu chứng nhiễm trùng không đặc hiệu hoặc đau bụng và đi ngoài phân lỏng.
– Sau đó, lớp tế bào thượng bì sẽ bị huỷ hoại tróc ra và tạo nên các ổ loét nông trên nền lớp niêm mạc viêm lan toả chứa nhiều chất nhầy và bạch cầu đa nhân. Giai đoạn này bệnh nhân thải rất nhiều vi khuẩn theo phân ra ngoài.
– Tổn thương lúc đầu khu trú ở đại tràng sigma và trực tràng, sau bốn ngày có thể lan đến phần trên của đại tràng; trường hợp nặng có viêm lan tỏa toàn bộ khung đại tràng, lan đến đoạn cuối hồi tràng. Tiêu chảy xuất hiện do rối loạn hấp thụ nước và điện giải bởi đại tràng viêm.
– Phản ứng viêm ở đại tràng thường nông. Riêng đối với Shigella dysenteriae 1 đôi khi có thể đưa đến vãng khuẩn huyết (Bacteremia). Thủng đại tràng thường hiếm gặp.
– Ở trẻ em: nhiễm Shigella dysenteriae 1 với viêm đại tràng nặng có thể xuất hiện “Hội chứng tán huyết urê huyết cao” do vỡ hồng cầu và lắng đọng cục fibrin gây tắc mạch máu cầu thận.
– Miễn dịch thể dịch qua nhiễm Shigella có vai trò quan trọng, chủ yếu là loại IgA.
5. Lâm sàng.
5.1. Thời kỳ ủ bệnh
Không có biểu hiện lâm sàng. Thường kéo dài 12 – 72 giờ (trung bình 1 – 5 ngày)
5.2. Thời kỳ khởi phát
– Đột ngột với các triệu chứng không đặc hiệu:
+ Hội chứng nhiễm trùng: Sốt cao 39 – 40oC đột ngột, thường kèm theo ớn lạnh, đau nhức cơ toàn thân, mệt mỏi biếng ăn, buồn nôn hoặc nôn mửa. ở trẻ nhỏ có thể co giật do sốt cao.
+ Triệu chứng tiêu hoá: Khởi đầu là tiêu chảy phân lỏng hoặc tiêu toàn nước vàng, kèm theo đau bụng có thể dẫn đến mất nước và điện giải nặng, suy thận cấp, nhưng thường không đến mức đe doạ tính mạng trừ ở trẻ quá nhỏ và người già.
– Giai đoạn này kéo dài một đến ba ngày.
5.3. Thời kỳ toàn phát
Bệnh diễn tiến thành bệnh cảnh lỵ đầy đủ với:
– Đi ngoài phân nhầy, nhiều lần, lượng phân càng lúc càng ít dần. Trường hợp nặng có thể đến 20 – 40 lần/ngày.
– Mót rặn nhiều, ngày càng tăng, đau thắt ở vùng trực tràng, có thể dẫn đến sa trực tràng ở người già, suy kiệt.
– Đau bụng quặn từng cơn, nhưng thường giảm sau vài ngày. Thể trạng suy sụp nhanh chóng, người mệt mỏi, hốc hác, môi khô, lưỡi vàng bẩn.
– Khám bụng thường thấy đau rõ ở nửa dưới bụng bên trái, vùng đại tràng sigma, hoặc đau toàn bộ khung đại tràng.
5.4. Diễn biến và các thể lâm sàng
Thông thường sau một đến hai tuần không điều trị bệnh cũng cải thiện dần. Tuy nhiên, bệnh cảnh lâm sàng có khi rất khác nhau như:
– Có thể nặng và cấp với sốt cao, lạnh run, tiêu chảy ồ ạt, rối loạn nước điện giải, suy tuần hoàn, tử vong; thường là do nhiễm Shigella dysenteriae 1.
– Có thể nhẹ (thường là do nhiễm S. sonnei) với tiêu chảy nhẹ hoặc không triệu chứng rõ, chỉ có đau bụng âm ỉ, tiêu phân lỏng thoáng qua sau đó tự khỏi.
– Thể mạn tính: bệnh nhân đi ngoài mũi máu kéo dài làm mất nhiều đạm, rối loạn nước điện giải kéo dài, suy kiệt.
– Ở trẻ em 1-4 tuổi thường bệnh cấp tính với sốt rất cao kèm co giật, biểu hiện thần kinh như li bì, lơ mơ, đau đầu, cổ cứng. Một số trường hợp có thể tử vong do hội chứng tán huyết urê huyết cao hoặc sốc nội độc tố.
6. Cận lâm sàng.
6.1. Công thức máu
– Ít có giá trị chẩn đoán.
– Bạch cầu thường tăng trong khoảng 5.000 – 15.000/mm2 với tăng tỷ lệ đa nhân trung tính. Có thể đến 30.000/mm3.
6.2. Xét nghiệm phân
– Có giá trị quan trọng và cần thiết để chẩn đoán. Xét nghiệm phân gồm có:
– Soi phân tươi: Xem đại thể: trường hợp nặng thấy phân lỏng có nhiều nhầy mủ lẫn máu, soi sẽ thấy rất nhiều hồng cầu, bạch cầu đa nhân.
– Cấy phân: Do tính chất kháng thuốc qua trung gian plasmid vi khuẩn ngày càng kháng với các kháng sinh thông thường nên cần phải làm kháng sinh đồ (KSĐ).
6.3. Soi trực tràng
– Thấy hình ảnh viêm lan toả cấp tính niêm mạc, có nhiều vết loét nông đường kính 3-7mm, có thể xuất huyết chỗ loét và cần lấy chất nhầy tại chỗ loét để tìm vi khuẩn.
6.4. Huyết thanh chẩn đoán
– Ít có giá trị trên thực tế.
– Phương pháp miễn dịch huỳnh quang trực tiếp: Trên thực tế chỉ dùng huyết thanh đơn giá để chẩn đoán bệnh nhanh khi có dịch ở địa phương do một týp huyết thanh đ• biết trước.
– Phản ứng ngưng kết: Phát hiện kháng thể trong huyết thanh nhưng không có giá trị chẩn đoán sớm.
7. Biến chứng
– Thường ít xảy ra, ngay cả trong trường hợp không được điều trị, trừ ở người già và trẻ em nhỏ.
7.1. Biến chứng sớm
– Sốc do mất nước và điện giải.
– Thủng ruột già ở cơ địa suy kiệt.
– Sa trực tràng hay gặp ở người già.
– Nhiễm khuẩn huyết do vi khuẩn Gram âm (thường là E. coli).
– Viêm màng não, viêm phổi, viêm tuyến mang tai, viêm thần kinh ngoại biên, hội chứng tán huyết urê huyết cao.
7.2. Biến chứng muộn
– Suy dinh dưỡng, phù nề toàn thân do mất đạm kéo dài.
– Viêm khớp gối, mắt cá chân.
– Hội chứng Reiter ở người có HLA-B27 dương tính.
8. Điều trị
8.1. Bồi phụ nước điện giải
– Cần được thực hiện như các trường hợp tiêu chảy khác với dung dịch ORS uống sớm, hoặc dịch truyền nếu mất nước điện giải nặng.
8.2. Kháng sinh
– Có vai trò rút ngắn thời gian bệnh và giảm ngắn thời gian thải vi khuẩn ra phân. Các loại kháng sinh đang được dùng là:
– Ampicillin 2g/ngày, chia làm bốn lần x 5 ngày, ở trẻ em 100mg/kg/ngày, chia bốn lần.
– Trimethoprim + Sulfamethoxazole (viên 80mg + 400mg) x 2viên x 2lần/ngày x 5 ngày cho người lớn. Hoặc 48mg/kg chia 2 lần/ngày cho trẻ em.
– Hiện nay, tỉ lệ vi khuẩn kháng hai loại kháng sinh trên ngày càng tăng. Trường hợp này có thể dùng: Quinolone thế hệ thứ ba như (không dùng cho trẻ em):
+ Ciprofloxacine 500mg x 2 lần/ngày hoặc
+ Pefloxacine 400mg x 2 lần/ngày hoặc
+ Ofloxacine 200mg x 2 lần/ngày.
– Một số thuốc có tác dụng in vitro nhưng không có tác dụng in vivo như Amoxicilline, Neomycine, Kanamycine.
8.3. Điều trị triệu chứng
– Các thuốc làm giảm nhu động ruột có thể làm cải thiện triệu chứng nhưng không nên sử dụng vì làm kéo dài thời gian bệnh và làm chậm thải trừ vi khuẩn.
Benh.vn