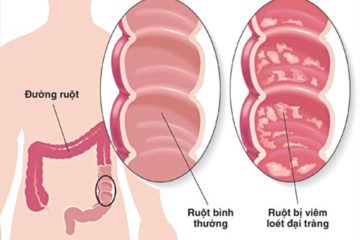
Hiện nay, chẩn đoán xác định bệnh viêm loét đại trực tràng chảy máu vẫn là chẩn đoán loại trừ, dựa vào các triệu chứng lâm sàng, nội soi đại tràng toàn bộ và mô bệnh học. Trong đó, nội soi đóng vai trò chủ yếu trong việc chẩn đoán xác định bệnh.
Mục lục
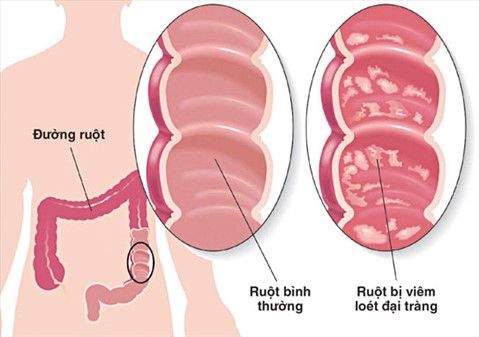
Bệnh có thể ở giai đoạn bệnh ổn định hoặc giai đoạn hoạt động. Bệnh nhân thường đến viện vì đợt khỏi phát đầu tiên hoặc đợt tiến triển của bệnh.
– Giai đoạn bệnh ổn định: thường không có triệu chứng gì đặc biệt trên lâm sàng. Chẩn đoán chủ yếu dựa vào nội soi đại tràng và giải phẫu bệnh.
– Giai đoạn bệnh tiến triển: có thể khởi phát với các triệu chứng lâm sàng rất rầm rộ hoặc chỉ có một số triệu chứng tùy theo mức độ nặng của bệnh.
Lâm sàng
Dấu hiệu cơ năng
Bệnh có thể khởi phát từ từ hoặc đột ngột với các triệu chứng lâm sàng rầm rộ như đại tiện phân lỏng nhiều lần trong ngày, có thể kem theo phân nhày máu, đau bụng, sốt.
– Tăng số lần đại tiện trong ngày: trong đợt tiến triển, có thể tới 20 lần/ngày. Tuy nhiên có khoảng 30% trường hợp bệnh viêm loét đại trực tràng chảy máu với viêm loét trực tràng hoặc viêm loét trực tràng và đại tràng sigma có triệu chứng đại tiện phân táo.
– Về tính chất phân: Phân lỏng có thể kèm theo phân nhầy hoặc có máu bầm tím hoặc máu đỏ tươi tùy mức độ bệnh. Nhiều trường hợp có đại tiện phân máu phải qua xét nghiệm soi phân mới phát hiện được.
Đau bụng: trường hợp tổn thương ở trực tràng bệnh nhân thương có biểu hiện của hội chứng lỵ với các triệu chứng đau quặn mót rặn, đỡ đau sau khi đi ngoài. Đau hố chậu trái nếu tổn thương ở ĐT sigma hoặc ĐT xuống, có khi đau lan tỏa khắp bụng hoặc dọc khung ĐT. Bệnh nhân có thể đau quặn bụng hoặc chỉ đau âm ỉ. Cũng có trường hợp bệnh nhân không có triệu chứng đau bụng.
Tình trạng toàn thân
– Sốt: trong các đợt tiến triển, bệnh nhân có thể có sốt nhẹ hoặc sốt cao tùy theo tình trạng bệnh.
– Gày sút cân: thường do tình trạng suy dinh dưỡng kéo dài. Bệnh nhân thường có cảm giác mệt mỏi, chán ăn và không ăn được nhiều, gày sút cân thường xảy ra ở những bệnh nhân có tổn thương rộng và trên cao.
– Rối loạn nước và điện giải: do tình trạng đại tiện phân lỏng hoặc phân nhày máu với số lượng nhiều và kéo dài gây nên. Đây là những dâu hiệu phản ánh tình trạng nặng của bệnh. Giảm kali má gây chướng bụng, liệt ruột cơ năng và có thể tăng nguy cơ phình giãn đại tràng nhiễm độc.
– Thiếu máu: khoảng 1/3 số bệnh nhân viêm loét đại trực tràng chảy máu có dấu hiệu thiếu máu. Có rất nhiều nguyên nhân dẫn đến tình trạng thiếu máu ở bệnh viêm loét đại trực tràng chảy máu. Mất máu mạn tính qua đường tiêu hóa dẫn tới thiếu máu thiếu sắt. Một số các cytokines viêm có thể ức chế tổng hợp erythropoietin cũng dẫn tới tình trạng thiếu máu. Thiếu hụt axit folic do chế độ ăn kiêng, do tác dụng phụ của sulfasalazine. Trong bệnh Crohn, tình trạng thiếu máu còn do giảm hấp thu vitamin B12 và a.folic ở đoạn cuối hồi tràng, tá tràng, giảm hấp thu sắt ở tá tràng.
Biểu hiện ngoài đường tiêu hóa
– Biểu hiện ở khớp: gặp ở 25% bệnh nhân bị bệnh viêm ruột mạn tính tự phát. Có thể biểu hiện đau khớp hoặc viêm khớp. Viêm khớp không biến dạng ở một hoặc nhiều khớp và có tính chất di chuyển. Vị trí tổn thương hay gặp nhất là khớp đầu gối, cổ chân, cổ tay, nhưng cũng có thể tổn thương bất cứ khớp nào. Viêm khớp ngoại vi thường xuất hiện sau các triệu chứng ở ruột, hay gặp ở bệnh nhân viêm loét đại trực tràng chảy máu hơn. Trong khi viêm khớp trung tâm hoặc viêm cột sống dính khớp thì không liên quan đến hoạt động bệnh ở ruột, có thể xuất hiện trước tổn thương ruột vài năm và dai dẳng sau khi bệnh đã thoái lui sau điều trị phẫu thuật hoặc nội khoa.
– Biểu hiện ở da, niêm mạc: gặp ở 15% bệnh nhân, mức độ nặng của tổn thương da và niêm mạc tương quan với mức độ hoạt động của bệnh.
+ Hồng ban nút: gặp ở 3-8% bệnh nhân, thường xuất hiện ở nữ giới, có thể khỏi không để lại sẹo. Một số hiếm trường hợp vẫn còn tổn thương dai dẳng, kể cả khi đã cắt ở đại tràng.
+ Viêm da mủ hoại tử: gặp ở 12% bệnh nhân, tổn thương loét thường thấy ở chân, không đau, sau khi khỏi để lại sẹo.
+Loét áp tơ ở miệng: gặp ở 5-10% bệnh nhân, loét áp tơ thường xuất hiện trong thời gian bệnh hoạt động. Loét áp tơ sẽ khỏi cùng với sự thuyên giảm triệu chứng của bệnh trong quá trình điều trị.
– Biểu hiện ở mắt: gặp ở 10% BN, là biểu hiện nặng của bệnh. Tổn thương gồm có: viêm mống mắt tái diễn, viêm màng mạch nhỏ. Tổn thương mắt thường đi kèm với tổn thương da và khớp.
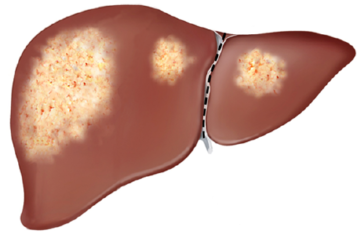
– Biểu hiện ở gan
Gan nhiễm mỡ gặp ở 30 trường hợp viêm ruột mạn tính tự phát.
Sỏi mật gặp ở 10% bệnh nhân viêm ruột mạn tính tự phát, hay gặp ở bệnh Crohn hơn bệnh viêm loét đại trực tràng chảy máu.
Viêm đường mật xơ cứng nguyên phát hay gặp ở nam giới, 2-7% trường hợp bệnh viêm loét đại trực tràng chảy máu. Những dấu hiệu gợi ý viêm đường mật xơ cứng nguyên phát là mệt mỏi, hoàng đảm, ngứa , đau bụng nhưng trên các xét nghiệm chỉ có biểu hiện là phosphatase kiềm tăng cao. Cần phải sinh thiết hoặc chụp đường mật để chẩn đoán bệnh. Điều trị có thể dùng UCA liều cao (có thể tới 20mg/kg) kết hợp với corticoid.
Cũng có thể gặp xơ gan mật nguyên phát trên bệnh nhân viêm loét đại trực tràng chảy máu nhưng rất hiếm.
– Biểu hiện ở thận: sỏi thận gặp ở 2-6% trường hợp viêm ruột mạn tính tự phát, hay gặp ở bệnh Crohn hơn bệnh viêm loét đại trực tràng chảy máu. Sỏi thận trên bệnh nhân viêm loét đại trực tràng chảy máu thường là sỏi oxalate canxi do tăng hấp thu axalate ở ruột. Thận thoái hóa bột gặp ở 1% bệnh nhân viêm ruột mạn tính tự phát, mà chủ yếu trên bệnh nhân Crohn hồi tràng.
– Tắc mạch: huyết khối tĩnh mạch cửa, huyết khối tĩnh mạch sâu, nhồi máu phổi …
Ngoài ra, viêm loét đại trực tràng chảy máu có thể còn kèm theo các bệnh và hội chứng liên quan đến miễn dịch hệ thống khác như: viêm tụy tự miễn, bệnh lý tuyến giáp, hội chứng Raynaud, …
Viêm loét đại trực tràng chảy máu và thai nghén
Phụ nữ mang thai trong giai đoạn tiến triển của bệnh có nguy cơ sảy thai tự phát và đẻ non cao hơn. Tuy nhiên tình trạng thai sản lại không làm bệnh có biểu hiện nặng lên. Corticoid và sulfasalazin có thể dùng được trong giai đoạn mang thai.
Bệnh viêm loét đại trực tràng chảy máu ở trẻ em
Khoảng 30% số bệnh nhân được chẩn đoán trong giai đoạn thiếu niên. Triệu chứng bệnh ở trẻ em thường có biểu hiện nặng hơn. 90% trẻ em viêm loét đại trực tràng chảy máu có tổn thương toàn bộ đại tràng ở lần chẩn đoán đầu tiên. Tỷ lệ này ở người lớn là 30%.
Xét nghiệm máu
* Công thức máu:
– Hồng cầu giảm, huyết sắc tố giảm, hematocrit giảm.
– Thường gặp thiếu máu nhược sắc do tình trạn mất máu rỉ rả kéo dài. Nhiều trường hợp có thể mất máu ồ ạt gây thiếu máu nặng.
– Bạch cầu và máu lắng có thể tăng trong các đợt tiến triển
* Sinh hóa máu:
– Rối loạn điện giải: Natri, Kali máu giảm.
– CRP tăng cao trong các đợt cấp.
– Giảm albumin huyết thanh: có thể do tình trạng mất máu, mất albumin qua niêm mạc ruột tổn thương, đặc biệt là với những trường hợp có tổn thương lan rộng.
– Phosphatase kiềm cao: là dấu hiệu gợi ý có bệnh gan mật kết hợp.
X-Quang
Chụp XQ bằng phương pháp đối quang kép để có thể phát hiện các ổ loét trên thành ruột.
Các hình ảnh tổn thương có thể thấy gồm:
– Ổ loét trên thành ruột
– Đại trạng dạng “ống chì”: mất các rãnh ngang đại tràng.
– Giả polyp.
– Hẹp
– Phình giãn đại tràng: khi ĐT ngang có đường kính > 6cm
Tuy nhiên trong điều kiện có nội soi nên cho làm nội soi trước khi chụp XQ đại tràng. Không chụp barit trong đợt cấp cảu bệnh vì càng làm tăng nguy cơ phình giãn ĐT nhiễm độc.
Chụp cắt lớp vi tính ổ bụng
Chụp CLVT cho phép quan sát bất thường trong và ngoài ruột.
– Viêm loét đại trực tràng chảy máu:
+ Thành đại tràng dày nhưng < 1.5cm.
+ Không có dày thành ruột non, tổn thương chủ yếu tập trung quanh trực tràng và đại tràng sigma.
+ Khối u.
+ Giả polyp.
– Crohn:
+ Thành ruột dày > 2cm
+ Tổn thương đoạn
+ Có thể có tổn thương ở ruột non
+ Bệnh lý quanh hậu môn, áp xe, dò.
Nội soi đại tràng toàn bộ
Hiện nay chẩn đoán bệnh viêm loét đại trực tràng chảy máu chủ yếu vẫn dựa vào nội soi đại tràng toàn bộ. Tại Nhật, 94.8% bệnh nhân được phát hiện bệnh qua nội soi lần đầu. Trong nghiên cứu của Vũ Văn Khiên và cs, 100% số trường hợp được phát hiện bệnh qua nội soi lần đầu. Nội soi đại tràng toàn bộ giúp đánh giá mức độ và phạm vi tổn thương, phát hiện các tổn thương ác tính hoặc biến chứng, tiên lượng và theo dõi bệnh.
– Vị trí tổn thương:
Trong viêm loét đại trực tràng chảy máu chỉ có tổn thương ở đại tràng, không có tổn thương ở ruột non. Trừ trường hợp viêm đoạn cuối hồi tràng (viêm hồi tràng xoáy ngược) trong bệnh cảnh viêm loét đại trực tràng chảy máu có tổn thương toàn bộ đại tràng. Trực tràng là nơi thường gặp và tổn thương nặng nề nhất, càng lên cao đến ĐT phải thì tổn thương càng nhẹ. Theo tác giả A. Tromm và B. May thì 95,6% có tổn thương ở trực tràng, 80,1% có tổn thương ở ĐT sigma, 46.6% có tổn thương ở ĐT xuống, 33.1% có tổn thương ĐT ngang, 27.1% có tổn thương ĐT lên, 15.5% có tổn tương manh tràng.
Trong bệnh viêm loét đại trực tràng chảy máu rất ít gặp tổn thương ở hậu môn (dò, tổn thương da quanh hậu môn …)
– Đặc điểm tổn thương: có một số đặc điểm tổn thương đặc trưng:
+ Xung huyết
+ Phù nề
+ Mủn.
+ Không còn nhìn rõ các mạch máu dưới niêm mạc, mất các rãnh ngang của đại tràng.
+ Bề mặt niêm mạc lần sần mà trên nội soi khi nghiêng đèn sẽ thấy hình ảnh niêm mạc như “giấy giáp ẩm”.
+ Giả polyp: không đặc hiệu, nhưng hay gặp trong VLĐTT chảy máu (khoảng 20% các trường hợp). Các giả polyp có kích thước từ vài mm đến vài cm. Chúng có xu hướng dài hơn chiều rộng, có thể giống hệt như khối u, nhưng sinh thiết làm MBH chỉ là tổn thương viêm mạn tính. Giả polyp có liên quan đến mức độ nặng và phạm vi tổn thương rộng của bệnh.
+ Trong viêm loét đại trực tràng chảy máu, ít khi có hình ảnh hẹp hoặc dò đại tràng.
Tùy giai đoạn và mức độ nặng của bệnh mà có tổn thương khác nhau:
– Giai đoạn bệnh ổn định: bề mặt niêm mạc thường lần sần, các mạch máu dưới niêm mạc giảm đi. Hình ảnh giả polyp và mất các rãnh ngang đại tràng là nhưng dấu hiệu chứng tỏ bệnh đã trải qua một quá trình lâu dài.
– Giai đoạn bệnh cấp: đặc trưng bởi niêm mạc phù nền, xung huyết, niêm mạc chảy máu tự phát, có các ổ loét nông liên tục, không có niêm mạc lành xen kẽ.
Phân loại các giai đoạn bệnh trên hình ảnh nội soi theo Baron.
– Giai đoạn 0: niêm mạc nhạt màu, các mạch máu mỏng manh, thưa thớt.
– Giai đoạn 1: niêm mạc lần sần, có các ban đỏ, các mạch máu chỉ nhìn thấy một phần.
– Giai đoạn 2: niêm mạc mất nếp ngang, có những ổ loét đặc trưng, không nhìn thấy mạch, dễ chảy máu khi đèn chạm phải.
– Giai đoạn 3: niêm mạc phù nề, xung huyết, mủn, có những ổ loét lớn, chảy máu niêm mạc tự phát là đặc điểm rất quan trong trong giai đoạn này.
Tuy nhiên, hiện nay các tác giả trên thế giới có đề cập đến VLĐTT chảy máu có tổn thương cách quãng (tổn thương ở trực tràng, sau đó toàn bộ ĐT sigma đến ĐT góc gan niêm mạc hoàn toàn bình thường, đến manh tràng thì lại có tổn thương. Kiểu tổn thương này hay gặp ở những bệnh nhân đã điều trị thuốc).
Dựa vào phạm vi tổn thương trên nội soi mà có thể chia ra nhiều loại.
– Viêm loét trực tràng (proctitis): tổn thương chỉ ở trực tràng, 10-15cm với ống soi đại tràng mềm.
– Viêm loét trực tràng và đại tràng sigma (distal colitis): tổn thương ở trực tràng đến giữa ĐT sigma (khoảng 60 cm với ống soi đại tràng mềm).
– Viêm đại tràng trái (left sided colitis): từ trực tràng lên tới ĐT góc gan, không bao gồm manh tràng.
– Viêm đại tràng toàn bộ (pancolitis): gồm cả manh tràng.
Mô bệnh học
Năm 1997, Hội tiêu hóa Anh đã đưa ra một số tiêu chuẩn về giải phẫu bệnh để chẩn đoán xác định viêm đại tràng mạn tính tự phát.
– Bất thường về cấu trúc niêm mạc:
+ Biểu mô phủ bong tróc, mất sự bằng phẳng của bề mặt niêm mạc. Tổn thương lan tỏa (tức là tổn thương giống nhau ở tất cả các mảnh sinh thiết).
+ Phá hủy cấu trúc khe tuyến: bình thường các khe tuyến xếp song song và nằm sát nhau, chảy thẳng từ lớp cơ niêm đến bề mặt. Trong VLĐTT chảy máu, các tuyến ngắn lại, giãn rộng, mất sự song song và chia nhánh. Khoảng cách giữa các tuyến giãn rộng không còn nằm sát nhau.
+ Giảm mật độ tuyến: Trung bình có từ 7-8 tuyến/mm chiều dài niêm mạc và các tuyến xếp khít nhau. Trong VLĐTT chảy máu chảu máu do quá trình viêm mạn ính kéo dài dẫn tới số lượng tuyến giảm xuống còn 4-5 tuyến/mm chiều dài niêm mạc.
+ Giảm số lượng tế bào hình đài và cạn kiệt chất nhày trong lòng chính những TB tiết nhày này.
– Bất thường về cấu trúc mô đệm:
+ Tăng số lượng và phân bố bất thường các loại TB. Bình thường các tế bào tập trung chủ yếu ở 1/3 trên của lớp mô đệm với tỷ lệ TB của lớp bề mặt và lớp đáy là 2:1. Trong VLĐTT chảy máu người ta nhận thấy có sự xâm nhập của các lympho bào và tương bào xuống tận lớp đáy của mô đệm.
+ Bình thường không có BCĐNTT ở mô đệm. Có thể có từ 1-2 BCĐNTT/khe tuyến. Gọi là tăng số lượng BCĐNTT khi có ≥ 3 BCĐNTT/khe tuyến. Khi các BCĐNTT xâm nhập vào khe tuyến sẽ hình thành các áp xe khe tuyến.
Tùy giai đoạn hoạt động bệnh mà có đặc điểm giải phẫu bệnh khác nhau. Có 2 giai đoạn là giai đoạn bệnh ổn định và giai đoạn bệnh hoạt động.
*Giai đoạn bệnh ổn định (giai đoạn thuyên giảm, giai đoạn yên lặng):
Nổi bật là hình ảnh viêm teo niêm mạc và cấu trúc niêm mạc bị phá hủy, cấu trúc khe tuyến bất thường, đảo lộn, méo mó.
+ số lượng khe tuyến giảm đi, các tuyến ngắn lại, mất sự sắp xếp song song, có thể chia nhánh.
+ Tập hợp các TB hình đài vẫn duy trì bình thường, TB viêm mạn tính chỉ tăng nhẹ trên mô đệm, có thể bắt gặp TB Paneth.
+ Lớp cơ niêm nếu thấy thì thường phình đại, nở to.
+ Những thay đổi này cũng có thể thấy ở những vùng đã thành sẹo của các bệnh viêm ĐT mạn tính khác như Crohn, thiếu máu cục bộ, tổn thương tia xạ mạn tính, lao và sán máng. Do vậy, khi chỉ có những biến đổi này thì phải kết hợp với thăm khám lâm sàng và dấu hiệu nội soi mới có thể kết luận viêm loét đại trực tràng chảy máu.
Cần phải thận trong nếu mảnh sinh thiết thu được từ phần thấp của trực tràng gần vùng chuyển tiếp hậu môn cũng có thể có hình ảnh khe hốc ngắn lại và mất sự song song giữa các khe rãnh, trong trường hợp này chưa được phép kết luận là viêm loét đại trực tràng chảy máu.
*Giai đoạn viêm cấp, giai đoạn bệnh hoạt động:
+ Tổn thương lan tỏa (có sự thay đổi là tương tự nhau ở tất cả các mảnh sinh thiết). Biểu mô phủ niêm mạc bong tróc, bề mặt niêm mạc mất sự bằng phẳng.
+ Tăng số lượng TB