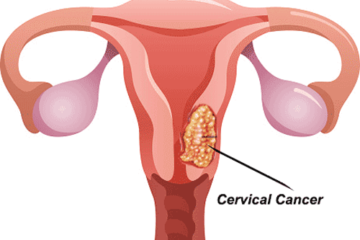
Ung thư cổ tử cung là bệnh hay gặp chiếm tỉ lệ cao trong tổng số các loại ung thư (chiếm 11% trong toàn bộ các loại ung thư của cả 2 giới, chiếm 22,35% trong ung thư sinh dục nữ)
Mục lục
Tuổi thường gặp trong khoảng 30-59, đỉnh cao 45-55, tuy nhiên vẫn có thể gặp tuổi 20, 90-95% trường hợp là ung thư thượng bì gai (spinous cell carcinoma), 5-10% còn lại là ung thư thượng bì tuyến (adeno carcinoma)

Ung thư cổ tử cung là một trong những loại ung thư thường gặp nhất ở nữ giới
Các yếu tố thuận lợi
– Giao hợp sớm trước 17 tuổi
– Giao hợp với nhiều người
– Sinh đẻ nhiều lần
– Nhiễm khuẩn sinh dục, đặc biệt là vius herpes type II (HVII) và Papiloma vius 16-18, 31-33 (HPV 16-18, 31-33 gây condyloma cổ tử cung) bệnh này lây qua đường tình dục lứa tuổi 18-30, đặc biệt là trong lúc có thai, hầu hết condyloma tự khỏi sau 6 tháng – 1 năm hoặc sau điều trị, 10% biến thành nghịch sản).
Giai đoạn đầu của ung thư cổ tử cung không có triệu chứng lâm sàng nhưng cổ tử cung có thể dễ dàng sờ được, nhìn được nên có thể phát hiện được ung thư cổ tử cung.
Phát hiện sớm ung thư cổ tử cung có ý nghĩa quan trọng vì giai đoạn ung thư trong biểu mô có thể điều trị khỏi 100% với phương pháp: Laser, khoét chóp, cắt tử cung
- Giai đoạn I-IIa: khỏi 80-85% trong 5 năm với các phương pháp điều trị nặng nề tàn phá như biện pháp Curi, cắt âm đạo mở rộng, vét hạch, bổ xung bằng liệu pháp Cobalt.
- Giai đoạn IIb: Khỏi chỉ còn 55% trong 5 năm
- Giai đoạn III: Khỏi chỉ còn 25% trong 5 năm
Giải phẫu bệnh lý
1. Đại thể
– Hình thái sùi: Các nụ sùi dễ rụng, dễ chảy máu, dễ nhiễm khuẩn, hình thái này thâm nhiễm ít, lan tràn chậm
– Hình thái loét: Có bờ lõm sâu xuống, bờ rắn, nền có nhiều nụ nhỏ, nhiều mủ, ung thư tiến triển đưa đến hoại tử cổ tử cung gây thành 1 hố lõm, hình thái này thâm nhiễm và lan tràn sâu, phần phụ và các hạch bạch huyết di căn nhanh.
– Hình thái thâm nhiễm: ít gặp hơn, tổn thương là một vùng thâm nhiễm cứng, ung thư ăn sâu vào lớp đệm trong khi mặt ngoài cổ tử cung tư ng như bình thường nhưng cổ tử cung đã thay đổi thể tích, loại này lan tràn và di căn nhanh.
– Hình thái ống cổ tử cung: Tổn thương ung thư trong CTC giai đoạn đầu chẩn đoán khó vì mặt ngoài CTC không thay đổi trong khi ung thư đã kho t sâu vào lớp đệm.
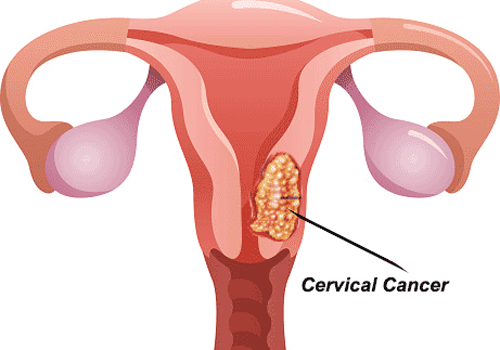
Hình ảnh loét, sùi cổ tử cung
2. Vi thể
– Ung thư biểu mô kép dẹp gai 90-95%
– Ung thư biểu mô tuyến 5-10%, tiên lượng xấu hơn ung thư tế bào gai
3. Sự phát triển lan rộng và di căn của ung thư cổ tử cung
– Lan theo bề mặt: lan đến eo tử cung, xuống âm đạo, lan lên mặt trước âm đạo, sang bàng quang, có thể thủng gây dò bàng quang âm đạo, lan sang trực tràng gây dò trực tràng âm đạo.
– Lan đến dây chằng rộng 2 bên, dây chằng tử cung cùng, chèn ép niệu quản.
– Di căn theo đường bạch huyết: đến các hạch nằm dọc các mạch chậu đến cạnh động mạch chủ.
– Lan rộng theo đường máu: gây di căn các tạng trong ổ bụng, phổi, màng phổi.
Đánh giá lan rộng: Thăm âm đạo, thăm trực tràng và nền dây chằng rộng. Soi bàng quang đánh giá tổn thương bàng quang, chụp bạch mạch, UIV, soi trực tràng, Scanner…
Phân chia giai đoạn
– Giai đoạn 0: Ung thư bên trong biểu mô
– Giai đoạn I: Tổ chức ung thư khu trú cổ tử cung
- Ia: Tổn thương đường kính <2cm, chẩn đoán dựa vào vi thể
- Ib: Tổn thương đường kính >2cm, có thể phát hiện bằng mắt thường
– Giai đoạn II: Ung thư lan tới âm đạo
- IIa: Ung thư chưa lan quá 1/3 trên âm đạo 1 hoặc 2 bên dây chằng rộng phần sát tử cung
- IIb: Ung thư lan ra 2/3 trên âm đạo vào nền 2 dây chằng rộng
– Giai đoạn IIII: Ung thư lan tới 1/3 dưới âm đạo
- IIIa: 1/3 dưới âm đạo bị xâm nhiễm nhưng vách chậu chưa bị xâm nhiễm
- IIIb: Xâm nhiễm tới vách chậu
– Giai đoạn IV: Ung thư lan tới cơ quan vùng chậu và xa hơn
- IVa: Ung thư lan tới các cơ vùng chậu
- IVb: Ung thư lan xa hơn
Chẩn đoán bệnh ung thư cổ tử cung
Cơ năng
1. Ra máu khi có va chạm: máu đỏ, số lượng ít khi có giao hợp, làm vệ sinh. Ra máu lập lại nhiều hơn.
2. Khí hư hôi, thối do tổ chức ung thư hoại tử, nhiễm khuẩn gây nên.
3. Đau: là triệu chứng muộn khi có chèn ép rễ thần kinh
4. Triệu chứng tiết niệu: nhiễm khuẩn đường niệu, đái rắt, buốt, đái khó khi ung thư cổ tử cung xâm lấn tới bàng quang
5. Thiếu máu: do chảy máu
Thực thể
Khám: có thể thấy các dạng sùi loét dễ chảy máu, cổ tử cung to, cứng
Cận lâm sàng:
- Phiến đồ tế bào âm đạo, cổ tử cung.
- Sinh thiết có hướng dẫn bởi soi cổ tử cung: cho phép nhìn rõ ranh giới khu trú tổn thương để sinh thiết đúng chỗ (giữa biểu mô lát và trụ, các tổn thương lát đá, chấm đáy…)
- Khoét chóp CTC để chẩn đoán
Thái độ xử trí khi mắc bệnh
1. Giai đoạn ung thư trong biểu mô (invitro):
Phụ nữ trẻ còn mong muốn có thai => khoét chóp, hoặc cắt cụt cổ tử cung, sau đó theo dõi bằng phiến đồ âm đạo và soi cổ tử cung 6 tháng/lần.
2. Giai đoạn 1:
Liệu pháp Curie trước phẫu thuật 6 đến 8 tuần, PT cắt tử cung hoàn toàn + cắt 2 phần phụ, cắt bỏ phần trên âm đạo (PT Wertheim-Meigs) triệt đẻ hơn có thể cắt bỏ tổ chức tế bào cạnh tử cung, trên đường niệu quản, vét hạch hố chậu sau đó dùng liệu pháp Cobalt sau phẫu thuật.
3. Giai đoạn 2: Phác đồ
Liệu pháp Curie- liệu pháp Cobalt – PT
Hoặc liệu pháp Curie- PT- liệu pháp Cobalt
4. Giai đoạn III; IV:
Chỉ dùng các liệu pháp chiếu xạ Cobalt đơn thuần hoặc kết hợp Curie PT chỉ dẫn lưu tạm thời.
Tiên lượng bệnh ung thư cổ tử cung
Sống trên 5 năm 100% với K trong biểu mô.
Benh.vn