Vết thương ngực hở là chấn thương vào ngực gây thủng thành ngực. Do chấn thương ảnh hưởng trực tiếp đến bộ máy hô hấp và tuần hoàn và có thể nhanh chóng dẫn đến tử vong nên đây luôn được coi là loại cấp cứu ngoại khoa được ưu tiên số một trong chẩn đoán và xử trí.
Mục lục
Nguyên nhân
– Do dao, do đạn xuyên: vết thương sắc nhọn
– Do các mảnh đạn lớn hoặc do vật tù gây giập nát thành ngực rộng: vết thương bẩn.
Rối loạn hô hấp tuần hoàn trong vết thương ngực hở
Các rối loạn hô hấp tuần hoàn trong vết thương ngực hở do hậu quả hô hấp đảo ngược và lắc lư trung thất dẫn đến thiếu O2 trầm trọng, tình trạng toàn thân của bệnh nhân thay đổi nhanh chóng nếu như không bịt ngay lỗ thủng thành ngực lại. Sau khi bịt kín vết thương thì bệnh nhân trở lại những rối loạn như trong chấn thương ngực kín.
Ngoài ra cần phải chú ý tới những thương tổn xa trên đường đi của viên đạn hay mảnh đạn, bom bi… những thương tổn này làm cho tình trạng bệnh nhân càng nặng hơn và việc chẩn đoán, điều trị phức tạp hơn.
Chẩn đoán
1. Nguyên tắc thăm khám và chẩn đoán
– Thăm khám nhẹ nhàng
– Cần thăm khám nhanh, toàn diện không bỏ sót thương tổn tại lồng ngực và thương tổn phối hợp ngoài lồng ngực.
– Cần kịp thời điều trị cấp cứu ngay cả trong khi khám phát hiện có vết thương ngực hở cần bịt kín lỗ thủng thành ngực bệnh nhân.
– Cần theo dõi thường xuyên từng giờ để chẩn đoán và điều trị đúng đắn.
2. Thăm khám
2.1. Thăm khám ban đầu
– Đánh giá tình trạng suy hô hấp
– Đánh giá tình trạng thương tổn tại lồng ngực
– Phát hiện thương tổn phối hợp.
2.2. Triệu chứng lâm sàng
– Đau ngực dữ dội
– Biểu hiện thiếu khí.
– Tím tái hoặc nhợt nhạt, vã mồ hôi, thở nhanh.
– Biểu hiện tim mạch: mạch nhanh, huyết áp tụt, giao động, rối loạn nhịp tim, tĩnh mạch cổ nổi.
– Rối loạn hô hấp: ứ đọng đờm giải, ho ra máu, nhịp thở nhanh, dẫn lưu hô hấp đảo ngược.
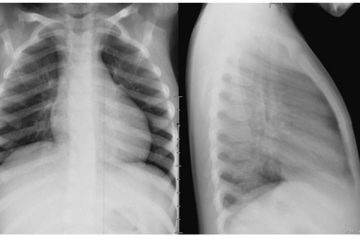
2.3 X quang ngực
Nếu điều kiện bệnh nhân cho phép mới chỉ định chụp X quang ngực. Cần xem:
– Tình trạng thành ngực.
– Có biểu hiện chèn ép trong màng phổi: do khí, dịch.
– Có dẫn lưu trung thất bị lệch.
– Kích thước trung thất dãn rộng.
– Tình trạng cơ hoành.
Các xét nghiệm cần thiết khác: khí máu, pH, pO2, pCO2, BE, SaO2.
Điều trị
1. Sơ cứu sau khi bị thương
– Nhanh chóng bịt kín VTNH: thường bịt dễ dàng bằng băng ép với một lớp gạc dầy. Nếu VT lớn có thể phải khâu da tạm thời( nếu có điều kiện). Nút Depage chỉ dành cho VT rất lớn.
– Làm thông thoáng đường hô hấp, thở oxy.
– Hồi sức, truyền dịch nếu có sốc mất máu.
– Kháng sinh, giảm đau (họ Paracetamol) phòng uốn ván.
– Sớm chuyển vào phòng mổ hay cơ sở có khả năng điều trị thực thụ.
2. Điều trị phẫu thuật
Chủ yếu gồm: dẫn lưu tối thiểu khoang màng phổi và cầm máu – khâu kín VT.
– Vô cảm: thường gây tê tại chỗ, phải gây mê NKQ nếu VT lớn hay cần thăm dò VT ( trường hợp nghi VT ngực – bụng…).
– Phẫu thuật:
+ Dẫn lưu tối thiểu khoang màng phổi qua khoang liên sườn 5 – nách giữa.
+ Cầm máu VT thành ngực và khâu kín VT theo từng lớp.
– Chỉ định mở ngực:
+ Nếu dẫn lưu ra ngay > 1000ml máu /thời gian từ khi bị thương đến khi mổ < 6 giờ.
+ Nếu theo dõi sau dẫn lưu thấy ra > 200ml /giờ x 2-3 giờ liền.
Mục đích: mở ngực để lấy máu cục khoang màng phổi, và cầm máu thương tổn mạch máu lớn (thường là bó mạch liên sườn, mạch vú trong, đôi khi là mạch phổi). Đường mở ngực thường đi qua khoang liên sườn 5, trên nguyên tắc càng gần VT càng tốt.
Chú ý kĩ thuật khâu thắt bó mạch liên sườn qua xương sườn. Nếu khó tiếp cận VT mạch liên sườn với đường mở ngực thông thường, có thể mở rộng chính VT ngực để thắt mạch cầm máu.
3. Điều trị sau mổ
– Săn sóc dẫn lưu màng phổi, cố gắng rút vào 48 – 72 giờ sau mổ.
– Hướng dẫn bệnh nhân tập lí liệu pháp sớm ngay sau mổ.
– Kháng sinh( 3 – 5 ngày), giảm đau, ho long đờm, giảm viêm.
– Ăn uống nâng cao thể trạng, bù máu nếu thiếu.
– Theo dõi biến chứng:
+ Nhiễm trùng vết mổ và VT: cắt chỉ da sớm, thay băng, dùng kháng sinh theo KSĐ.
+ Xẹp phổi: tích cực làm lí liệu pháp.
Benh.vn (tổng hợp)