1. Phần mở đầu
Suy thận cấp còn được gọi bằng nhiều tên khác nhau: viêm ống thận cấp; viêm ống- kẽ thận cấp; hoại tử ống thận cấp. Thực tế, ngoài tổn thương ống thận còn luôn có phù nề và viêm tổ chức kẽ thận, chỉ có cầu thận và mạch máu thận là được bảo toàn, vì vậy thuật ngữ viêm ống-kẽ thận cấp là thích hợp nhất, nó nhấn mạnh tới tổn thương mô bệnh học. Trong lâm sàng, người ta thường dùng thuật ngữ suy thận cấp (STC) là muốn nhấn mạnh đến tổn thương chức năng của viêm ống-kẽ thận cấp.
Mục lục
+ Suy thận cấp là hội chứng suy giảm hoặc mất chức năng tạm thời, cấp tính của cả 2 thận, làm ngừng hoặc suy giảm nhanh chóng mức lọc cầu thận dẫn tới thiểu niệu hoặc vô niệu, nitơ phi protein trong máu tăng, rối loạn cân bằng nước-điện giải, rối loạn cân bằng kiềm-toan…Sau một thời gian từ vài ngày đến vài tuần, khi nguyên nhân gây tổn thương thận được loại trừ, chức năng thận có thể dần dần phục hồi trở lại bình thường hoặc gần bình thường. Tuy nhiên, trong thời gian thận mất chức năng, bệnh nhân có thể chết vì các biến loạn nội môi. Lọc máu và các phương pháp điều trị bảo tồn sẽ giúp điều chỉnh các rối loạn này, bảo vệ bệnh nhân đến khi chức năng thận hồi phục hoàn toàn.
+ Như vậy suy thận cấp có một số đặc điểm sau:
– Đặc điểm lâm sàng của suy thận cấp là thiểu niệu hoặc vô niệu kéo dài, trung bình từ 1-3 tuần, đôi khi dài hơn, dẫn tới tình trạng tăng nitơ phi protein trong máu cấp tính, rối loạn cân bằng nước-điện giải và rối loạn cân bằng kiềm-toan…
– Suy thận cấp có tỉ lệ tử vong cao, nhưng nếu được chẩn đoán và điều trị kịp thời thì chức năng thận có thể phục hồi hoàn toàn hoặc gần hoàn toàn. Hiện nay phương pháp điều trị hữu hiệu nhất là lọc máu bằng thận nhân tạo, kết hợp với điều trị bệnh chính.
– Suy thận cấp do nhiều nguyên nhân khác nhau gây nên, nhưng lại giống nhau về bệnh cảnh lâm sàng và tổn thương mô bệnh học.
2. Nguyên nhân:
2.1. Nguyên nhân trước thận:
Nguyên nhân trước thận là các nguyên nhân gây giảm dòng máu tới thận, làm giảm áp lực lọc cầu thận, hay gặp là sốc do các nguyên nhân khác nhau như:
+ Sốc do giảm thể tích:
– Chảy máu: chấn thương, mổ lớn, phá thai, chảy máu tiêu hoá.
– Mất nước: nôn, ỉa chảy, bỏng diện rộng, dùng thuốc lợi tiểu.
+ Sốc do tim: nhồi máu cơ tim cấp, hội chứng ép tim (Temponade), viêm cơ tim cấp, loạn nhịp tim.
+ Sốc do nhiễm khuẩn: nhiễm khuẩn huyết, nhiễm khuẩn đường tiêu hoá, nhiễm khuẩn tử cung, viêm tuỵ cấp.
+ Sốc do quá mẫn: sốc phản vệ.
+ Sốc do chấn thương: hội chứng vùi lấp, gãy xương lớn.
+ Sốc do tan máu cấp: gây tắc ống thận do hemoglobin, myoglobin:
– Dập cơ lớn trong hội chứng vùi lấp (crush syndrome).
– Tan máu cấp: do độc tố nọc rắn, do truyền nhầm nhóm máu, sốt rét đái ra huyết cầu tố.
– Hemoglobin niệu do lạnh.
– Hemoglobin niệu do thuốc ở người thiếu men G6PD (glucose 6 phosphat dehydrogenase). Khi hemoglobin trong huyết thanh trên 100 mg/dl sẽ có hemoglobin niệu.
+ Chửa đẻ: nhiễm khuẩn do phá thai, sẩy thai, sản giật.
Thời gian thiếu máu thận rất quan trọng, nếu thiếu máu thời gian ngắn dưới 72 giờ thì chức năng thận có thể phục hồi sau khi được bù đủ máu và dịch (suy thận cấp chức năng), nếu thời gian thiếu máu kéo dài trên 72 giờ thì hoại tử ống thận cấp có thể xảy ra và gây suy thận cấp thực thể.
Những nghiên cứu gần đây cho thấy: các thuốc chống viêm nhóm non-steroit làm thận giảm tiết prostaglandin (là yếu tố gây giãn mạch), do đó có thể gây thiếu máu thận. Vì vậy, sử dụng các thuốc này ở các bệnh nhân có nguy cơ giảm dòng máu thận (suy tim, xơ gan, hội chứng thận hư, viêm cầu thận) có thể gây ra suy thận cấp.
2.2. Nguyên nhân tại thận:
+ Do các tác nhân gây độc cho thận:
– Trước đây hay gặp: nhiễm độc kim loại nặng, nhiễm khuẩn, nhiễm độc rượu, các tác nhân độc trong nghề nghiệp và môi trường.
– Các chất độc tự nhiên: mật cá trắm, mật các loại cá lớn.
– Các chất độc là thuốc: thuốc kháng sinh nhóm aminoglycozit, thuốc gây mê
(methoxyfluran, enfluran), cyclosporin A, manitol dùng quá liều.
– Các loại thuốc cản quang đường tiêm tĩnh mạch, đặc biệt là khi sử dụng cho các bệnh nhân cao tuổi, bệnh nhân có tình trạng mất nước, bệnh nhân bị bệnh đái tháo đường, bệnh đa u tủy xương (multiple myeloma).
+ Các bệnh thận đặc biệt:
– Bệnh mạch máu thận: tăng huyết áp ác tính, nghẽn tắc động mạch hoặc tĩnh mạch thận.
– Viêm cầu thận: bệnh kháng thể kháng màng nền cầu thận (hội chứng Goodpasturê), viêm cầu thận hình liềm (viêm cầu thận tiến triển nhanh).
– Viêm kẽ thận: do thuốc, do tinh thể axit uric, tinh thể canxi, nhiễm khuẩn lan toả.
+ Tắc nghẽn trong thận do các tinh thể: tinh thể axít uric, thuốc sulfamit, methotrexat…
2.3. Nguyên nhân sau thận:
Bao gồm các nguyên nhân gây tắc nghẽn ngoài thận: tắc nghẽn bể thận, niệu quản, bàng quang do sỏi hoặc do u đè ép. Liệt bàng quang do tổn thương thần kinh. Thắt nhầm niệu quản khi mổ vùng chậu hông.
3. Sinh lý bệnh học:
3.1. Cơ chế của tổn thương thận:
Có hai cơ chế chính gây tổn thương tế bào ống thận là do độc tố và do thiếu máu thận.
+ Độc tố làm tổn thương tế bào ống thận: các tế bào ống thận dễ tiếp xúc với độc tố ở nồng độ cao vì hầu hết các chất độc được thận đào thải. Tuy vậy, chất độc tác động lên tế bào ống thận không phải là tác nhân duy nhất mà còn có vai trò quan trọng của rối loạn tuần hoàn thận và các rối loạn nội môi góp phần gây tổn thương tế bào ống thận.
Vị trí tổn thương của tế bào ống thận có liên quan với phần bài tiết chất độc: thuỷ ngân gây hoại tử ở ống lượn gần, cacbontetraclorit gây hoại tử ở ống lượn xa.
+ Thiếu máu thận: thiếu máu thận do giảm dòng máu đến thận, ngoài ra còn có thể do các cầu nối tắt (shunt) của mạch máu trong thận. Khi thận thiếu máu, người ta thấy sự tưới máu vùng vỏ thận giảm, máu được ưu tiên cung cấp cho vùng tuỷ thận do hình thành các cầu nối tắt của mạch máu để duy trì phân số lọc.
3.2. Cơ chế của vô niệu:
Người ta thấy có bốn yếu tố tham gia gây vô niệu ở bệnh nhân bị suy thận cấp đó là:
+ Tắc nghẽn ống thận: cơ chế của vô niệu do tắc nghẽn ống thận
đã được Ponfick (1875) nêu lên lần đầu. Bywaters và Beall (1941) quan sát thấy các trụ trong lòng ống thận ở người chết do hội chứng vùi lấp (crush syndrome).
Tắc nghẽn ống thận có thể do trụ, do phù nề tế bào ống thận và tổ chức kẽ thận gây chèn ép ống thận và mao quản thận làm tăng áp lực thuỷ tĩnh trong khoang niệu, do đó làm giảm mức lọc cầu thận.
+ Giảm mức lọc cầu thận: mức lọc cầu thận giảm là do giảm dòng máu qua thận và do co thắt động mạch thận.
+ Tăng thấm ngược không chọn lọc dịch lọc qua vùng tổn thương của ống thận: bình thường việc tái hấp thu dịch lọc và các thành phần trong dịch lọc của ống thận là có chọn lọc. Khi ống thận bị hoại tử thì dịch lọc trong lòng ống thận thấm ngược vào tổ chức kẽ và vào máu qua vùng ống thận tổn thương một cách không chọn lọc đã góp phần gây ra vô niệu.
+ Giảm tính thấm qua màng mao quản cầu thận.
Trên một bệnh nhân bị bị suy thận cấp, các cơ chế trên thường phối hợp với nhau, hiếm khi chỉ do một cơ chế gây nên. Ví dụ: khi thiếu máu thận gây giảm mức lọc cầu thận, làm tốc độ dịch lọc trong lòng ống thận giảm dẫn tới dễ thấm ngược dịch lọc và hình thành trụ gây tắc ống thận. Ngoài ra còn có liên quan giữa các tác nhân, giữa các cơ chế và liên quan giữa pha sớm và pha muộn của suy thận cấp.
Hiện nay, người ta còn ít hiểu biết về cơ chế suy thận cấp do myoglobin và hemoglobin niệu vì hemoglobin hình như rất ít độc cho thận. Người ta cho rằng, rối loạn chức năng thận không phải do nhiễm độc thận bởi hemoglobin mà do tắc nghẽn ống thận bởi các trụ hemoglobin. Ngoài ra, các độc tố do huỷ hoại cơ có vai trò nhất định. Mức độ nhiều hay ít của hemoglobin niệu không thấy liên quan với mức độ tổn thương thận. Có bệnh nhân hemoglobin niệu nhiều nhưng không thấy có tổn thương thận, trái lại có bệnh nhân hemoglobin niệu ít lại bị vô niệu trầm trọng. Tổn thương thận thường chỉ xảy ra khi có kết hợp hemoglobin niệu với rối loạn tuần hoàn như: mất nước, tụt huyết áp, thiếu máu thận… Người ta thấy trên lâm sàng, những người có hemoglobin niệu gây suy thận thường trong tình trạng sốc, nên cơ chế của nó phải là sự giải phóng hemoglobin hay myoglobin vào máu kết hợp với rối loạn tuần hoàn.
4. Tổn thương mô bệnh học của suy thận cấp:
Một điều đáng chú ý là mặc dù bệnh nguyên gây ra suy thận cấp rất khác nhau, nhưng lại gây ra cùng một bệnh cảnh lâm sàng, cùng kiểu vô niệu, kéo dài trong cùng một khoảng thời gian. Để giải thích vấn đề này phải khám nghiệm tổn thương giải phẫu bệnh, hình ảnh mô bệnh học cho thấy tất cả các dạng tổn thương là tương tự nhau và quá trình tiến triển cũng tương tự nhau ở các bệnh nhân.
4.1. Hình ảnh đại thể:
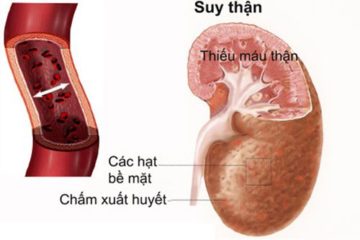
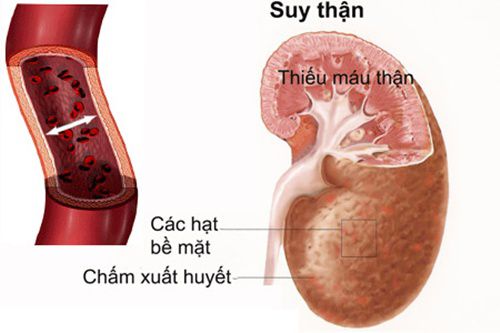
Kích thước thận to lên do phù nề, trọng lượng mỗi thận tăng có thể tới 250g. Vỏ thận dễ bóc tách khỏi nhu mô thận. Trên mặt cắt vùng vỏ thận nhạt màu, trái với vùng tuỷ thận lại bị xung huyết đỏ xẫm.
4.2. Hình ảnh vi thể:
+ Cầu thận: cầu thận còn nguyên vẹn, nhưng các quai mao mạch xẹp do thiếu máu. Một số trường hợp thấy tắc các mao mạch trong lưới mao mạch cầu thận.
+ ống thận: đặc trưng tổn thương của suy thận cấp thấy ở ống thận. ống lượn gần tổn thương nặng trong nhiễm độc do ống lượn gần là vùng bài tiết chất độc của thận. ống lượn xa tổn thương nặng trong sốc và tan máu cấp. Mức độ tổn thương ống thận nặng hay nhẹ khác nhau:
– Mức độ nhẹ: tế bào biểu mô ống thận phù nề, lòng ống thận hẹp lại.
– Mức độ vừa: tế bào biểu mô ống thận bị hoại tử, ty lạp thể biến mất, tế bào mất nhân và bào tương, còn màng nền.
– Mức độ nặng: thấy đứt đoạn ống thận, tế bào ống thận bị hoại tử kèm theo mất cả màng nền, thường vào ngày thứ 4 hoặc thứ 5 của vô niệu. Có thể thấy hoại tử ở bất kỳ đoạn nào của ống thận từ ống lượn gần đến ống góp, nhưng đặc biệt hay xảy ra ở đoạn thứ 2 của ống lượn gần (ống thẳng), đoạn này nằm ở ranh giới vỏ-tuỷ. Có thể thấy một nhóm nephron bị tổn thương, ở vùng tổn thương thấy ống thận bị hoại tử, màng nền bị đứt đoạn không còn nguyên vẹn.
Hình ảnh chung cho cả 3 mức độ tổn thương: thấy lòng ống thận có hồng cầu, bạch cầu, trụ hạt màu nâu bẩn (trụ chứa xác các tế bào biểu mô ống thận), có thể thấy trụ sắc tố…
+ Tổ chức kẽ thận:
Tổn thương kẽ thận xảy ra sớm trong những giờ đầu của vô niệu, phù nề kẽ thận thấy rõ ở vùng nối vỏ-tuỷ. Giai đoạn sớm này chưa thấy xâm nhập tế bào viêm; muộn hơn vào ngày thứ 5 hoặc thứ 7 sẽ có xâm nhập tế bào viêm vào tổ chức kẽ thận. Phù nề kẽ thận thấy ở tất cả các bệnh nhân vô niệu, đặc biệt trong tổn thương do nhiễm độc.
+ Mạch máu thận:
Các mạch máu lớn còn bình thường, nhưng những mạch máu nhỏ vùng vỏ thận thường bị xẹp. Vùng tuỷ, đặc biệt vùng nối vỏ-tuỷ thường bị tổn thương trầm trọng hơn do thiếu máu, có thể thấy tắc nghẽn các mạch máu nhỏ.
+ Quá trình tiến triển của tổn thương mô bệnh học:
– Giai đoạn đầu của pha vô niệu: hình ảnh giải phẫu cầu thận bình thường nhưng các quai mao mạch xẹp và không có máu, có lắng đọng protein trong khoang niệu, phù kẽ thận và xung huyết các mao mạch vùng kẽ thận. ống thận tổn thương nhẹ nhưng tế bào biểu mô ống lượn gần bị phù nề, lòng ống lượn xa giãn chứa đầy trụ và hồng cầu.
– Giai đoạn sau của vô niệu: thấy tổn thương hoại tử tế bào ống thận, có những ống thận bị đứt đoạn, có tắc nghẽn các mạch máu nhỏ.
– Giai đoạn đái trở lại: cầu thận trở lại bình thường, các quai mao mạch trong cầu thận giãn và chứa đầy hồng cầu. Tổn thương ống thận có cả hoại tử và đứt đoạn ống thận, thêm vào đó có sự tái sinh của tế bào biểu mô ống thận. Có chỗ tế bào biểu mô ống thận trở lại bình thường với diềm bàn chải nguyên vẹn. Có chỗ tế bào biểu mô ống thận dẹt, lòng ống thận giãn rộng, chỗ khác vẫn có phù nề tế bào và tắc nghẽn ống thận.
– Giai đoạn phục hồi: tổ chức kẽ thận giảm phù nề và giảm thâm nhiễm, một số nephron đã bình phục hoàn toàn; một số khác bình phục ít vì tổn thương quá nặng. ống thận giãn với các tế bào biểu mô dẹt, bên cạnh có những tế bào vẫn còn phù nề.
5. Bệnh cảnh lâm sàng.
Diễn biến lâm sàng thông thường qua 4 giai đoạn.
5.1. Giai đoạn khởi đầu:
Giai đoạn này bắt đầu từ khi tác nhân gây bệnh tác động đến khi xuất hiện thiểu niệu hay vô niệu. Việc phát hiện pha đầu cực kỳ quan trọng, điều trị tích cực để loại trừ nguyên nhân và đề phòng suy thận cấp thì có thể biến suy thận cấp thể vô niệu thành suy thận cấp thể có bảo tồn nước tiểu, là thể có tiên lượng tốt hơn và thuận lợi hơn cho điều trị.
Giai đoạn này, triệu chứng của các bệnh nhân diễn biến rất khác nhau tùy theo bệnh nguyên:
+ Nếu do nhiễm độc đường tiêu hoá: thường khởi phát bằng các triệu chứng tiêu hoá như: nôn, buồn nôn, đau bụng, ỉa chảy…
+ Bệnh cảnh của sốc: trạng thái thờ ơ, da tái lạnh, vã mồ hôi, mạch nhanh nhỏ, huyết áp tụt.
+ Nếu bị thương hay bị bỏng: có triệu chứng mất máu, mất nước.
+ Đái ra hemoglobin hay myoglobin nếu do tan máu hoặc giập cơ nhiều.
Trong mọi trường hợp cần chú ý tới tình trạng tim mạch, đặc biệt bệnh cảnh tụt huyết áp, nhất là tụt huyết áp kéo dài; tình trạng thiểu niệu, urê niệu thấp. Theo một số tác giả, triệu chứng urê niệu thấp trong giai đoạn này là triệu chứng có giá trị để chẩn đoán tổn thương thận thực thể, giúp phân biệt với suy thận cấp trước thận.
5.2. Giai đoạn thiểu niệu hoặc vô niệu:
Giai đoạn này thường bắt đầu sau giờ thứ 6 đến giờ thứ 36; kéo dài 10 đến 14 ngày, cũng có thể chỉ 2-3 ngày, có trường hợp kéo dài 4-8 tuần. Nếu vô niệu kéo dài trên 4 tuần thì có thể có hoại tử vỏ thận lan toả hoặc viêm cầu thận tiến triển nhanh hoặc bệnh mạch máu thận.
Không giống với giai đoạn trước, bệnh cảnh lâm sàng của mọi bệnh nhân trong giai đoạn này giống nhau. Ngoài ra, còn có thêm bệnh cảnh của bệnh nguyên. Đây là giai đoạn toàn phát của suy thận cấp. Tuy nhiên, một số bệnh nhân suy thận cấp không có vô niệu mà phải nhận biết bằng urê máu tăng, mức lọc cầu thận giảm, rối loạn khả năng cô đặc nước tiểu.
5.2.1. Triệu chứng lâm sàng:
+ Thiểu niệu hoặc vô niệu: đây là dấu hiệu lâm sàng chính, lượng nước tiểu khác nhau giữa các bệnh nhân. Có thể vô niệu hoàn toàn hoặc chỉ có vài ml/24giờ, thông thường là 50- 100 ml/24giờ. Nếu dưới 100 ml/24giờ thì được coi là vô niệu, dưới 500ml/24giờ là thiểu niệu. Vô niệu là biểu hiện của hoại tử ống thận cấp, tuy nhiên vài ngày đầu có thể vẫn còn lượng nước tiểu dưới 100 ml/24giờ. Nước tiểu xẫm màu, có thể có máu, mủ, đôi khi có vi khuẩn.
+ Trong nhiều trường hợp thấy thận to và đau, đôi khi đau dữ dội, có phản ứng tăng cảm thành bụng và hố thắt lưng, điểm sườn thắt lưng đau, dấu hiệu vỗ hố thắt lưng dương tính. Các triệu chứng trên gợi ý có tắc nghẽn đường dẫn niệu.
+ Phù: tùy theo lượng nước và muối đưa vào cơ thể, nếu đưa vào nhiều thì có thể gây ra phù phổi cấp. Phải theo dõi cân nặng bệnh nhân, tốt nhất là theo dõi áp lực tĩnh mạch trung tâm (CVP) để điều chỉnh cân bằng nước và điện giải cho thích hợp.
+ Triệu chứng tiêu hoá: miệng và lưỡi khô, nôn, buồn nôn, chán ăn, có thể có ỉa chảy.
Đôi khi có cơn đau bụng cấp giống như viêm phúc mạc cấp, cần chẩn đoán phân biệt với viêm phúc mạc thực sự; nếu đau bụng do tăng urê máu cấp sẽ giảm và hết nhanh sau lọc máu.
+ Triệu chứng tim mạch:
– Huyết áp thường thấp hoặc bình thường trong pha thiểu niệu hoặc vô niệu. Nếu vô niệu kéo dài thì huyết áp sẽ tăng dần, huyết áp tâm thu tăng nhiều hơn huyết áp tâm trương. Càng những ngày sau huyết áp càng tăng, thậm chí thấy huyết áp tăng dần trong cùng một ngày. Huyết áp tăng phụ thuộc vào cân bằng nước-điện giải, đặc biệt là tình trạng quá tải natri.
– Tim có thể bình thường cả về lâm sàng và điện tim.