Các biến chứng của bệnh đái tháo đường
Mục lục
1. Biến chứng cấp
Biến chứng cấp đặc hiệu ở bệnh nhân đái tháo đường type 2 là tăng thẩm thấu do tăng glucose máu, hạ glucose máu, nhiễm toan lactique; đái tháo đường type 1 là nhiễm toan cetone.
1.1. Tăng thẩm thấu do tăng glucose máu (HHS: Hyperglycemic Hyperosmolar State)
Thường xảy ra ở người già. Giảm chức năng thận và rối loạn khát thường gặp ở người già, càng làm tăng cường độ và tính trầm trọng biến chứng này. Hôn mê với độ thẩm thấu HT > 340 mOsm/Kg nước, không có nhiễm toan ceton. Lâm sàng tiến triển nhanh, mất nước, sốt và rối loạn ý thức (sửng sờ, hôn mê, co giật động kinh). Mất nước nội và ngoại bào, chủ yếu nội bào. Thở nhanh, nông, nhưng không có mùi cetone.
CLS: – Glucose máu tăng >8g/l (44 mmol/l), có thể đạt đến 20g/l, nhưng luôn luôn > 7g/l, Natri máu tăng rất cao (>150mmol/l)ì; Kali có thể bình thường hoặc giảm do điều chỉnh glucose bằng insuline, cetone niệu (-). Thường có suy thận chức năng, urê luôn trên 1,5 g/l.
– pH máu bình thường, dự trữ kiềm không thay đổi
1.2. Hạ glucose máu
Là triệu chứng đáng ngại, nhất là ở bệnh nhân già ĐTĐ type 2 điều trị bằng sulfonylureas. Nếu bệnh nhân ĐTĐ có biến chứng thần kinh tự động làm mất đáp ứng tiết catécholamine, làm che dấu triệu chứng hạ glucose máu nên bệnh nhân cũng như thầy thuốc không cảnh giác được. Hạ glucose máu ở bệnh nhân ĐTĐ già là nguồn gốc của tai biến mạch máu não hoặc mạch vành, càng tăng tử suất ĐTĐ, ngay cả dấu hạ glucose máu mức độ vừa nhưng nếu lập lại nhiều lần cũng rất nguy hại và không hồi phục.
1.3. Nhiễm toan acid lactic
Xảy ra ở bệnh nhân ĐTĐ type 2 lớn tuổi, thường có tổn thương suy tế bào gan, hoặc suy thận, và thường do điều trị bằng Biguanide. Hiếm gặp 1.4. Nhiễm toan cetone đái tháo đường (DKA: Diabetic Ketoacidosis) Gặp ở bệnh nhân ĐTĐ type 1, type 2 hiếm. Tiền triệu có thể rất kín đáo: mệt mỏi, chán ăn, nôn mửa. Đau vùng thượng vị, đặc hiệu theo thắt lưng. Tiểu nhiều và khát nước nhiều, nước tiểu có cetone > ++ là triệu chứng báo động, ngay cả khi không có triệu chứng lâm sàng. Có vài trường hợp nhiễm toan cetone nặng xảy ra trong vài giờ, hoặc vài ngày, và tốc độ xuất hiện là yếu tố chính giúp tiên lượng.
Dấu lâm sàng rõ với khó thở do nhiễm toan: thở nhanh 25 l/ph, khó thở 4 thì của Kussmaul. Rối loạn ý thức, thông thường không có dấu thần kinh khu trú và Babinski (-). Có dấu mất nước nội và ngoại bào. Rối loạn tiêu hoá (nôn mửa, đau bụng nhiều, đi chảy càng làm mất điện giải). Hơi thở có mùi acetone, hạ nhiệt thường gặp. Dãn đồng tử.
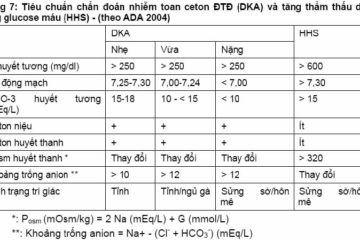
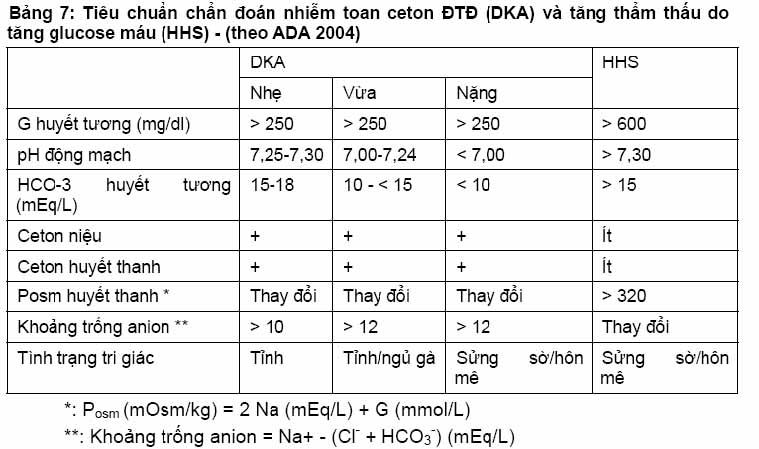
Cận lâm sàng: glucose niệu (++++) và cetone niệu (+++).
– ECG: phải thực hiện một cách hệ thống ngay khi bệnh nhân mới vào viện, đánh giá biên độ sóng T và xem có bất thường về dẫn truyền tim tương ứng với kali máu
– Glucose máu: 3 – 5g/l.- Thể ceton trong HT rất cao
– HCO3
– giảm < 10 mEq/l, pH gần 7,0 hoặc thấp hơn (BT: 7,30)
– Rối loạn kali máu: giờ đầu bình thường hoặc tăng, nhưng giảm nhanh trong 3 giờ sau. Vì thế theo dõi điện tim đều đặn là cần thiết.
2. Biến chứng mạn tính
2.1. Biến chứng vi mạch
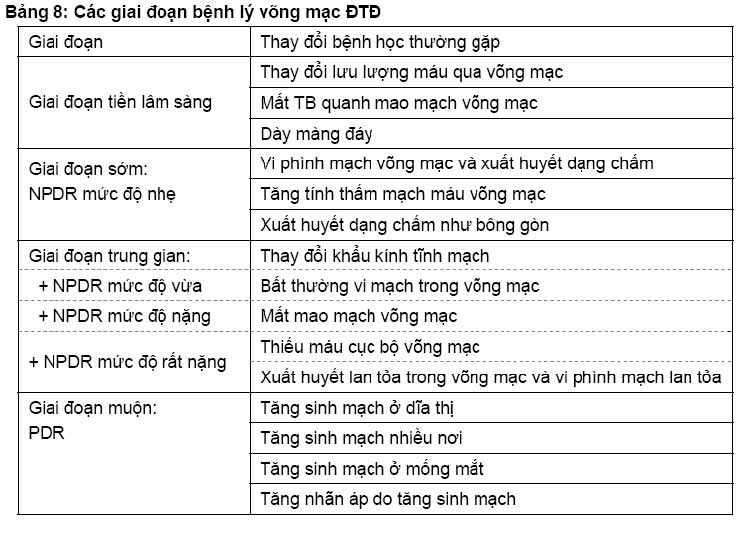
2.1.1. Bệnh lý võng mạc đái tháo đường
Nguyên nhân chính gây mù. Gồm 2 giai đoạn: bệnh lý võng mạc ĐTĐ không tăng sinh (NPDR: nonproliferative diabetic retinopathy) và bệnh lý võng mạc ĐTĐ tăng sinh (PDR: proliferative diabetic retinopathy).

+ Ngoài biến chứng vi mạch võng mạc, tại mắt còn có các biến chứng sau: rối loạn chiết quang nên nhìn khi tỏ khi mờ, rối loạn màu sắc (xanh, vàng), đục thuỷ tinh thể, viêm thần kinh thị, liệt cơ vận nhãn, glaucome (do tăng sinh mạch máu tại mống mắt làm ngăn cản lưu thông dịch kính từ tiền phòng ra hậu phòng)
2.1.2. Bệnh lý vi mạch thận (bệnh lý thận ĐTĐ)
Thường xảy ra đồng thời với bệnh lý võng mạc, là nguyên nhân hàng đầu suy thận mạn tiến triển. Triệu chứng ưu thế ở giai đoạn sớm là proteine niệu xuất hiện sau 10-15 năm khởi bệnh ĐTĐ, mà biểu hiệu giai đoạn đầu là albumine niệu vi thể.
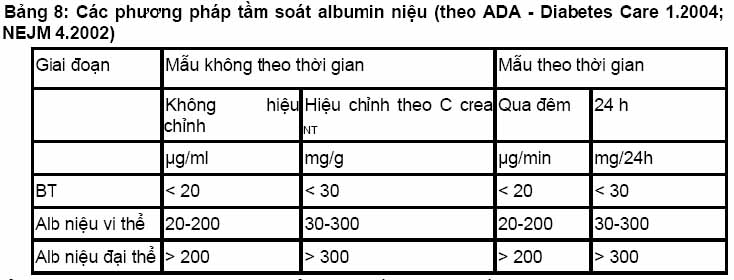
Ở giai đoạn có albumine-niệu vi thể, sinh thiết thận sẽ thấy dày màng đáy mao mạch với các lắng đọng lan toả trong lớp gian mạch cầu thận. Khi các lắng đọng này có dạng nốt, được gọi là xơ hoá kính-cầu thận dạng nốt Kimmelstiel và Wilson; dạng tổn thương này ít gặp. Sau một thời gian dài, albumine niệu tăng dần và xuất hiện proteine niệu rõ, nếu vượt quá 5 g/24 giờ. Có thể có giảm protide máu, phù đặc hiệu của một hội chứng thận hư, và thường phối hợp hằng định với tăng HA trầm trọng, với bệnh lý võng mạc và thần kinh ĐTĐ.
2.1.3. Biến chứng thần kinh ĐTĐ
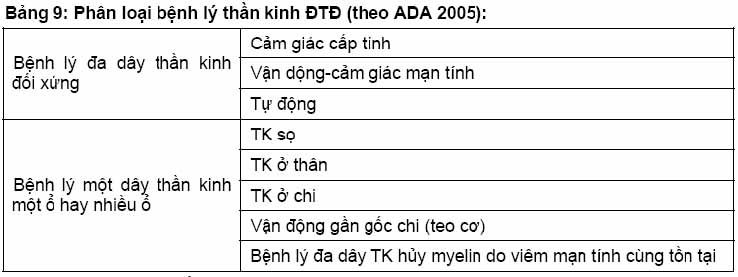
Định nghĩa bệnh lý thần kinh đái tháo đường theo ADA 2005: “Sự hiện diện của các triệu chứng và/hoặc dấu hiệu của rối loạn chức năng thần kinh ngoại biên ở người ĐTĐ sau khi đã loại trừ các nguyên nhân khác” (Chẩn đoán bệnh lý thần kinh ĐTĐ là một chẩn đoán lại trừ. Thường phối hợp với bệnh lý võng mạc, bệnh lý thận tạo thành “tam bệnh” (triopathie) đặc hiệu của ĐTĐ.
– Bệnh lý TK cảm giác cấp tính: hiếm, xảy ra sau 1 thời gian kiểm soát chuyển hóa kém (như nhiễm toan ceton) hay do thay đổi đột ngột kiểm soát glucose (“viêm TK do insulin”). Triệu chứng cảm giác xảy ra cấp tính và nổi bật, tăng lên về đêm, không có dấu hiệu TK khi khám LS.
– Bệnh lý đa dây TK vận động – cảm giác mạn tính: còn gọi là bệnh lý TK xa gốc đối xứng. Thường gặp nhất, > 50% trường hợp. Đóng vai trò chủ yếu trong bệnh sinh loét bàn chân ĐTĐ.
Biểu hiệu lâm sàng chủ yếu cảm giác bỏng, cảm giác châm chích, cảm giác điện giật, dị cảm, tăng cảm giác đau và cảm giác đau sâu. Triệu chứng nặng về đêm. Xảy ra chủ yếu ở bàn chân và chi dưới. 50% không có triệu chứng và chỉ được chẩn đoán khi thăm khám; có khi có biểu hiện loét bàn chân không đau. Khám thấy mất cảm giác rung (dùng âm thoa 128 Hz), cảm giác áp lực (dùng dụng cụ sợi đơn 10g – 10g monofilament), cảm giác đau và cảm giác nhiệt, mất phản xạ gân gót.. Thường kèm các dấu hiệu rối loạn thần kinh tự động ở ngoại biên: bàn chân lạnh hay nóng, đôi lúc tĩnh mạch mu chân dãn, da khô, nốt chai ở vùng tì đè.
– Bệnh lý một dây thần kinh: ít gặp, khởi phát đột ngột. Tổn thương TK giữa (5,8%), TK trụ (2,1%), TK quay (0,6%), TK mác chung. Tổn thương TK sọ (III, V, VI, VII) rất hiếm gặp (0,05%). Khoảng 1/3 bệnh nhân có biều hiện chèn ép TK (TK trụ, TK giữa, TK mác và TK giữa ở bàn tay). Bệnh lý teo cơ do ĐTĐ thường gặp ở bệnh nhân ĐTĐ type 2 lớn tuổi với triệu chứng đau nhiều, yếu và teo cơ gần gốc ở một hay hai bên.
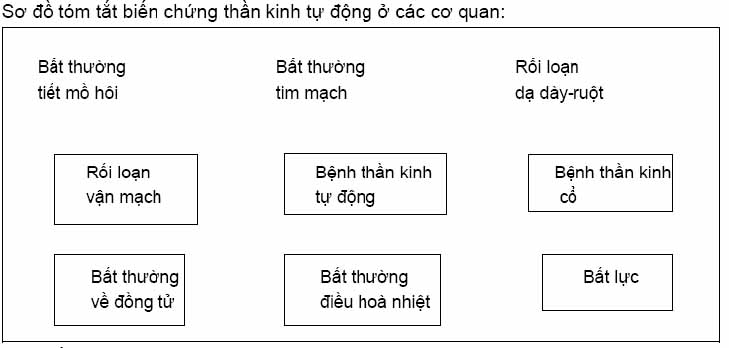
– Bệnh lý thần kinh tự động (BLTKTĐ):
2.2. Biến chứng mạch máu lớn
Biểu hiện xơ vữa nhiều mạch máu lớn: thiếu máu cơ tim im lặng, NMCT (50% tử vong), viêm tắc động mạch chi dưới gây hoại tử khô, viêm xương; tắc mạch bàn chân; cẳng chân, phải cắt cụt chi. Tai biến mạch máu não. Tắc mạch thận: có thể phát hiện được tiếng thổi ở động mạch thận; hậu quả THA, suy thận.
3. Biến chứng nhiễm trùng
Dễ bị nhiễm trùng: lao, nhiễm siêu vi và vi trùng, nhất là nhiễm trùng đường tiểu dai dẳng và tái phát nhiều lần nhất là đường tiểu thấp, làm dễ cho viêm thận bể thận ngược dòng và suy thận. Nhiễm trùng da và niêm mạc: nhọt tụ cầu vàng, viêm âm hộ, viêm bao qui đầu.., đôi khi chính bối cảnh nhiễm trùng này làm khởi phát đái tháo đường có sẵn.
4. Các biến chứng khác
4.1. Tăng huyết áp
Thường phối hợp với đái tháo đường, đôi khi có trước khi ĐTĐ xuất hiện, hoặc thông thường do bệnh lý cầu thận, xơ vữa; tần suất gặp nhiều ở đái tháo đường type 2 nhất là béo phì vì có sự tương quan giữa béo phì và tăng huyết áp.
4.2. Biến chứng da
Ngoài tổn thương nhọt nhiễm trùng, ở da còn có những biểu hiệu sau: viêm teo dạng mỡ biểu hiệu bằng những nốt mà phần trung tâm teo lại, vùng viền xung quanh tím dần, định vị ở ngón tay hay chi dưới, dị ứng da do insuline, phì đại mô mỡ hoặc teo mô mỡ.
4.3. Bàn chân đái tháo đường
– Sinh bệnh học nhiễm trùng bàn chân ĐTĐ: 3 yếu tố phối hợp
+ Bệnh lý mạch máu ngoại biên (vi mạch và mạch máu lớn).
+ Bệnh lý thần kinh ngoại biên.
+ Suy giảm miễn dịch: do giảm chức năng TB lympho, do tăng glucose máu, do dày màng đáy.
– Phân loại nhiễm trùng
+ Mức độ nhẹ:
• Loét bề mặt.
• Chảy mủ hay huyết thanh.
• Hoại tử không có hay rất ít.
• Không có biểu hiện nhiễm độc toàn thân.
+ Mức độ vừa:
• Loét bề mặt sâu hơn.
• Thường có chảy mủ.
• Hoại tử mô mức độ trung bình.
• Viêm xương tuỷ xương có thể có.
• Biểu hiện toàn thân nhẹ: sốt, BC tăng.
+ Mức độ nặng:
• Loét bề mặt hay sâu hơn (vào mô dưới da, xương, khớp).
• Chảy mủ.
• Hoại tử mô nặng và lan rộng.
• Biểu hiện nhiễm độc toàn thân nặng nề: nhiễm toan, nhiễm khuẩn huyết.