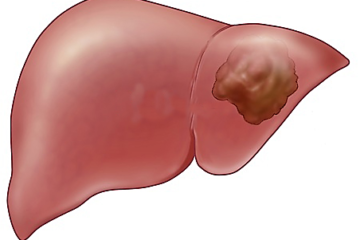
Ung thư tế bào gan nguyên phát là U ác tính xuất phát từ tế bào gan, nằm trong 3 loại ung thư phổ biến nhất.
Mục lục
– Yếu tố nguy cơ: viêm gan siêu vi B mạn tính, HBV-DNA, Giới tính, tiền sử gia đình, HBV genotype, HbeAg, Viêm gan siêu vi C mạn tính, NAFLD (bệnh gan nhiễm mỡ), Tiểu đường, Xơ gan
– Tần xuất ung thư gan nguyên phát (HCC) đứng thứ 6 trong các loại ung thư trên toàn cầu, HCC đứng thứ 3 trong các nguyên nhân gây chết do ung thư, HCC là khối u gan ác tính nguyên phát phổ biến nhất ở bệnh nhân trưởng thành.
– Tần xuất ung thư tại Việt Nam thường phân bố theo giới tính
Chẩn đoán ung thư tế bào gan nguyên phát
Khi có một trong ba tiêu chuẩn sau:
- Có bằng chứng giải phẫu bệnh lý hoặc
- Hình ảnh điển hình trên CT scan bụng có cản quang hay MRI bụng có tương phản từ và AFP >= 400ng/ml hoặc
- Hình ảnh điển hình trên CT scan bụng có cản quang hay MRI bụng có tương phản từ và AFP tăng (nhưng < 400ng/ml) và có nhiễm HBV hay HCV.
Hình ảnh điển hình ung thư gan nguyên phát
1. Tăng quang ở thì động mạch gan và thoát thuốc ở thì tĩnh mạch cửa hay thì chậm hoặc
2. Tăng quang ở thì động mạch gan và giảm quang ở thì đầu (chưa tiêm thuốc cản quang hay thuốc tương phản từ)
Làm gì khi không đủ tiêu chuẩn để xác định khối u là ung thư tế bào gan nguyên phát: Sinh thiết khối u gan bằng cách dùng siêu âm xác định vị trí khối u, dùng kim sinh thiết xuyên vào u xem cấu trúc lõi mô u lấy ra.
Phân loại giai đoạn bệnh
– Mục tiêu: xác định tiên lượng và hướng dẫn điều trị.
– Khó xếp giai đoạn vì: phần lớn bệnh nhân có bệnh gan nền tảng, chưa xác định được các yếu tố tiên lượng chính. Các yếu tố tiên lượng thay đổi theo diễn tiến bệnh
– Xếp giai đoạn ung thư tế bào gan nguyên phát nên dựa vào:
Giai đoạn khối u Chức năng gan
Tình trạng toàn thân khả năng điều trị
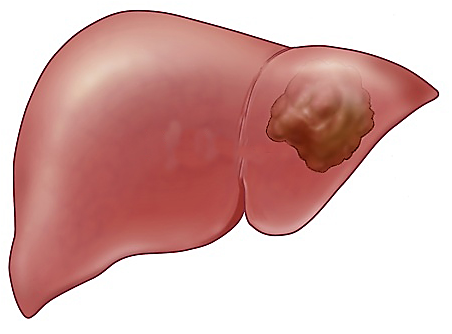
Khối u ở gan
Nguyên tắc điều trị
– Điều trị (các) khối ung thư gan đã phát hiện
– Điều trị các yếu tố nguy cơ.
Các phương pháp điều trị cụ thể
Phẫu thuật
Cắt phần gan mang khối u, ghép gan
– Phá hủy khối u tại chỗ
- Bằng sóng cao tần (RFA), vi sóng (microwave), bằng cồn (PEI), chất đông lạnh (cryotherapy), chất phóng xạ
– Cắt nguồn máu nuôi u (TAE)
- Diệt u bằng hóa chất (TACE hay TOCE) bằng chất phóng xạ
- Phối hợp các phương án trên.
– Cắt một phần gan: dựa trên vị trí, kích thước, số lượng u
- Dự kiến thể tích gan còn lại ≥ 50% thể tích gan ban đầu, không có di căn xa, tình trạng toàn thân cho phép chịu được cuộc mổ.
– Ghép gan: tiêu chuẩn Milan 01u, ≤ 5cm hoặc ≤ 03u, u ≤ 3cm.
TAE (Transarterial Embolization) chỉ dùng chất làm tắc mạch (Gelfoam, PVA, starch microsheres, metallic coils…)
TOCE (Transarterial Oily ChemoEmbolization) thuốc chống K (doxorubicin hay Epirubicin hay Farmorubicin, Cisplatin, Mitomycin C, Adriamycin)
- Lipiodol (làm tắc các mao mạch và bám vào tế bào K -> tế bào K tăng tiếp xúc với thuốc chống K)
- Chất làm tắc mạch
TACE (TransArteral ChemoEmbolization)
– Thuốc chống K, ± lipiodol + chất làm tắc mạch
– TACE với DC bead đưa chọn lọc các vi hạt (chứa thuốc chống K) vào khối u
- Các vi hạt gây tắc mạch
- Phóng thích thuốc từ từ trong 14 ngày
- Hiệu quả cao hơn, ít độc cho gan và toàn thân.
– Chỉ định: (các) khối u không phẫu thuật được với nhiều mạch máu nuôi từ ĐM gan tổng thể tích u ≤ 50% thể tích gan không có huyết khối tĩnh mạch cửa, không có di căn ngoài gan, chức năng gan còn khá (bilirubin TP < 3mg%), tình trạng toàn thân cho phép.
– Tác dụng phụ: buồn nôn, nôn, rụng tóc, giảm sinh tủy, hội chứng sau thuyên tắc. Sốt, đau bụng, liệt ruột nhẹ gặp > 50% bn (5% cần điều trị) kéo dài khoảng 48 giờ.
– Một số yếu tố ảnh hưởng đến việc thực hiện TACE
- (Các) khối u có nguồn nuôi khác ngoài ĐM gan: TM cửa, ĐM hoành dưới, vú trong, liên sườn….
- (Các) khối u quá lớn
- Các nhánh ĐM gan bị xơ do làm TACE nhiều lần.
- Các bất thường của ĐM chủ bụng (xơ, vữa, phình,…)
- Các bệnh lý đi kèm có mức độ nặng.
– Vai trò của TACE trong điều trị HCC:
- Điều trị các khối u như chỉ định, phối hợp với PT hay RFA.
- Điều trị bước đầu trong khi chờ ghép gan
- Điều trị cấp cứu các trường hợp HCC vỡ (hiệu quả hơn và tránh được PT cấp cứu)
- Điều trị phối hợp với chuẩn đoán.
– Kết quả lâu dài còn hạn chế do: (các) khối u đã TACE tiếp tục tiến triển xuất hiện các khối u mới. Nguyên nhân u tiếp tục tiến triển hay xuất hiện u mới:
- Tế bào u bị thiếu máu nuôi.
- Toan hóa và thiếu oxy
- ↑ HIF – 1 α, VEGF, PGDF – β, Angiopoietin – 2
- Khởi phát tân sinh mạch máu tại vùng khối u
- ↑ nồng độ VEGF/huyết thanh trước TACE
- hiệu quả kém sau TACE
- Phối hợp TACE + thuốc chống sinh mạch (Sorafenib)?
Hóa trị toàn thân
– Hóa trị: ít hiệu quả
- Doxorubicin + Cisplatin + Capecitabin
- Gemcitabin + Oxaliplatin
- 5FU,…
– Liệu pháp nhắm trúng đích: Sorafenib
- Sorafenib (Nexavar) hiện là thuốc bước 1 duy nhất được đưa vào tất cả các phác đồ điều trị hiện nay trên thế giới.
Xạ trị
Những phương pháp điều trị khác
– Điều trị yếu tố nguy cơ
- HBV Lamivudine hiệu quả, an toàn, chi phí phù hợp
- HCV dùng interferon
- Xơ gan tăng cường chức năng gan.
– Điều trị nâng đỡ chức năng gan
– Điều trị triệu chứng: khi đã quá chỉ định điều trị
Tổng thể tích u > 50% thể tích gan. Huyết khối tĩnh mạch cửa, tĩnh mạch chủ dưới…, có di căn ngoài gan, tình trạng toàn thân kém.
Tiên lượng của ung thư tế bào gan nguyên phát
– Phụ thuộc vào: tình trạng (các) khối u gan (kể cả về giải phẫu bệnh), tình trạng bệnh nền tảng của gan, hiệu quả điều trị.
– Phần lớn bệnh nhân được phát hiện vào giai đoạn bệnh trung bình hay tiến triển
– UTTBGNP tiến triển có tiên lượng xấu
– UTTBGNP vỡ có tiên lượng xấu.
Theo dõi, tái khám và dự phòng
– Theo dõi và tái khám định kỳ: tùy kết quả điều trị và theo chỉ định của BS
– Ăn uống đầy đủ
– Tránh tuyệt đối thức uống có cồn (bia, rượu)
– Hạn chế các thức ăn quá béo
– Tiêm phòng vaccine cho những người chưa nhiễm HBV.
BS Nguyễn Đình Song Huy – PGĐ TT Ung Bướu, Trưởng Khoa U gan Bệnh viện Chợ Rẫy.